Uzyskiwane coraz lepsze rezultaty leczenia głębokiego niedosłuchu i głuchoty, w szczególności u coraz młodszych dzieci, zachęcały naukowców do stałego rozszerzania wskazań do efektywnego wykorzystania metody leczenia przy pomocy implantów ślimakowych.
Poszukiwania te były prowadzone niezależnie w Europie, w USA i w Australii. Dotyczyły one zwykle stymulacji elektrycznej za pośrednictwem implantu na jedno ucho i aparatu słuchowego na drugie, rzadziej na jednostronną stymulację akustyczną i elektryczną. Podczas V Konferencji ESPCI w Antwerpii nasz zespół przedstawił pierwszą grupę wyników u 67 dzieci z obserwacją do trzech lat z zachowanymi niewielkimi resztkami słuchowymi stymulowanymi przez aparat słuchowy oraz stymulacją elektryczną za pośrednictwem implantu ślimakowego w tym samym uchu. Wykazano, że ten kierunek jest zasadny i wymaga dalszego rozwijania.
W tym samym roku podczas Kongresu EUFOS zaprezentowano zachowane resztki słuchowe u pierwszej grupy pacjentów dorosłych. Obserwacja kilkuletnia zachowania niewielkich resztek słuchowych wykazała, że zasadne jest rozszerzenie wskazań do stosowania implantów ślimakowych, jako elektrycznego dopełnienia dobrego lub normalnego słuchu na niskich częstotliwościach do poziomu 500 Hz. Elektryczne dopełnienie zostało zastosowane po raz pierwszy w świecie u pacjenta dorosłego przez Henryka Skarżyńskiego w 2002 roku, a u pierwszego w świecie dziecka w 2004 r. Procedura operacyjna została zaproponowana przez prof. Skarżyńskiego jako strategia sześciu kroków uwzględniających dojście do schodów bębenka przez okienko okrągłe jako najbardziej fizjologiczną drogę wprowadzenia elektrody do ucha wewnętrznego. Stała obserwacja coraz większej grupy pacjentów, która na początku liczyła sto osób, a następnie zbliżyła się do 2 tys., wskazuje na pełną zasadność rozwijania tego kierunku. Potwierdzeniem były liczne kolejne doniesienia i stała prezentacja materiału na wszystkich kontynentalnych konferencjach i światowych kongresach poświęconych implantom słuchowym, audiologii i otologii w ostatnich latach. Celem było systematyczne pokazywanie nowych grup pacjentów, dłuższego czasu obserwacji, zachowania słuchu przedoperacyjnego po kolejnych latach, zaprezentowania nowych technologii elektrod w implantach ślimakowych oraz polskiej szkoły w tym obszarze nauki i medycyny.
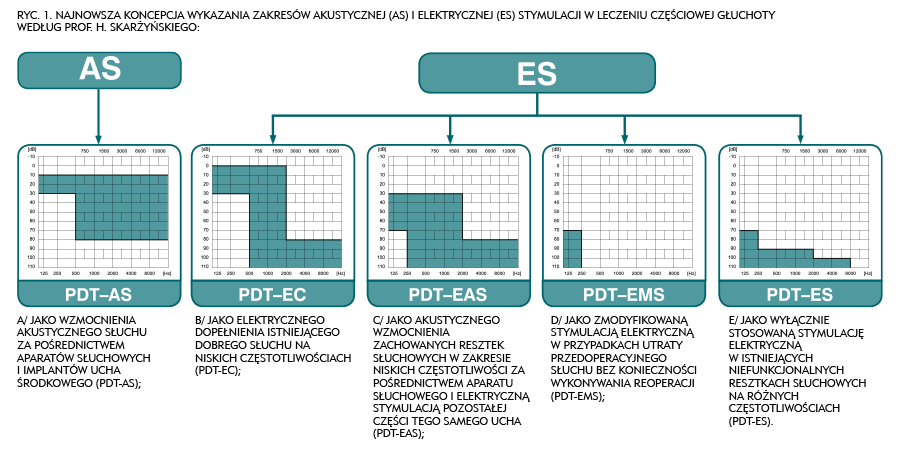
Podczas europejskiej konferencji IX ESPCI w Warszawie w 2009 roku pozwoliło to na pokazanie nowej koncepcji leczenia częściowej głuchoty, uwzględniającej różny przedoperacyjny słuch w zakresie niskich częstotliwości. W roku 2010 została opublikowana najnowsza, kompleksowa koncepcja, która pozwoliła wskazać różnice w podejściu do różnych grup pacjentów z częściową głuchotą (ryc. 1.), a w 2013 roku przez H. Skarżyńskiego i zaproszonych 43 ekspertów ze świata, pierwsza klasyfikacja oceny pooperacyjnej uzyskiwanych wyników (ryc. 1.).
Wszystkie zabiegi operacyjne z użyciem implantu ślimakowego zostały przeprowadzone według procedury sześciu kroków pozwalającej na zachowanie istniejącej, nienaruszonej struktury ucha wewnętrznego. Wraz z rozwojem metody chirurgicznej oraz stałym rozszerzaniem wskazań do stosowania implantów ślimakowych u coraz większej grupy pacjentów kolejne kroki milowe odnosiły się do wpływu tych działań na rozwój nowych technologii i delikatnych, o różnej długości czynnych elektrod w implantach ślimakowych. Jednym z ostatnich elementów rozwoju tej strategii było dostosowanie ograniczonej stymulacji elektrycznej przy pomocy elektrod od 20 do 25 mm. Najnowszym podejściem było zastosowanie głębszej insercji do 28 mm i zachowanie istniejącego słuchu na poziomie 250Hz, co stworzyło realną szansę na jego efektywne wzmacnianie akustyczne aparatem słuchowym i elektryczne implantem ślimakowym. Ostatnim ważnym krokiem w rozwoju najnowszej koncepcji leczenia częściowej głuchoty było opracowanie wspomnianej pierwszej klasyfikacji częściowej głuchoty wg Skarżyńskiego i wsp. Ma to bardzo istotne znaczenie w dalszym opracowywaniu wyników homogennych grup pacjentów z różnym poziomem istniejącego zachowanego przedoperacyjnego słuchu po wszczepieniu implantu ślimakowego. Uzyskiwane wyniki różnych jednoimiennych grup, różnych autorów, różnych technologii powinny stanowić niezwykle ważne obserwacje dla dalszego rozszerzania wskazań i upowszechniania metody leczenia częściowej głuchoty. Jednocześnie miało to znaczący wpływ na rozwój nowych technologii, w zakresie organizacji opieki pooperacyjnej, np. tworzenie sieci telemedycznych i wykorzystania wielu technologii w obszarze e-zdrowia. Niezwykle dobry odbiór rezultatów leczenia częściowej głuchoty przez środowisko pacjentów i ich rodzin miał wpływ na organizację nowego zaplecza, czego przykładem jest Światowe Centrum Słuchu.
Materiał
W ciągu 17 lat metodę leczenia PDT zastosowano w 1965 uszach u dzieci i dorosłych w wieku od 9 miesięcy do 84 lat. W tej grupie dzieci i młodzież do 18 r.ż. stanowili 26,7 proc,. a osoby dorosłe ? 73,3 proc. Przedoperacyjny słuch był ustalany na podstawie badań audiometrycznych u dzieci powyżej 5. r.ż. i dorosłych. U młodszych dzieci podstawą do oceny przedoperacyjnego progu słyszenia było badanie ABR na częstotliwości 0,5 KHz, 1 KHz, 2 KHz i 4 KHz. Należy podkreślić, że najistotniejszą grupą byli pacjenci z normalnym lub w pełni socjalnie wydolnym słuchem do poziomu 1000Hz ? PDT-EC. Jako grupa wymagająca jedynie dopełnienia elektrycznego istniejącego słuchu, stanowili oni największe wyzwanie dla operatora, ale jednocześnie byli grupą, która była predysponowana do uzyskiwania najlepszych i najszybszych efektów w pooperacyjnej rehabilitacji.
Druga grupa ? PDT-EAS, dedykowana do łączonej stymulacji elektro-akustycznej, była do tej pory najliczniejsza. Zapewne wynikało z faktu, że ci pacjenci byli najbardziej zdeterminowani poddać się operacji wszczepienia implantu. Trzecia grupa ? PDT-EMS była najmniej liczna i liczyła 6 dzieci oraz 42 osób dorosłych, co stanowi 2,4 proc. całej zoperowanej populacji 1965 uszu. W grupie 42 osób dorosłych, w której w ciągu 6 miesięcy doszło do istotnej utraty słuchu przedoperacyjnego, u 27 osób (1,4 proc. całej zoperowanej populacji), zaobserwowano pogorszenie słuchu obustronne ? czyli nie tylko w uchu zoperowanym, a u 15 osób dorosłych (0,7 proc.) jednostronne, tylko w uchu operowanym. Należy to wiązać z faktem wykonania zabiegu operacyjnego. Wśród dzieci istotne pogorszenie słuchu odnotowano jedynie w 6 uszach. Stanowi to 0,3 proc. całej zoperowanej populacji i 1,1 proc. populacji dziecięcej. Co jest znamienne, w okresie trzech miesięcy po operacji u tych dzieci doszło do uszkodzenia słuchu jedynie w uchu operowanym i nie obserwowano obustronnego pogorszenia słuchu. Efektem tego było przez około osiem lat utrzymywanie się wyniku zachowania słuchu przedoperacyjnego u 100 proc. zoperowanych dzieci.
Metoda
We wszystkich zoperowanych uszach dojście do schodów bębenka było przez okienko okrągłe. W 1958 uszach (99,6 proc.) było możliwe dojście do niszy okienka poprzez tympanotomię tylną, a jedynie w siedmiu przypadkach (0,4 proc.) z dojścia podwójnego przez tympanotomię tylną i przez przewód słuchowy zewnętrzny. W tej ostatniej grupie przez przewód słuchowy zewnętrzny zapewniano wgląd do niszy okienka okrągłego, a elektrodę wprowadzano od tyłu przez wcześniej wykonaną tympanotomię tylną. Zatem w każdym uchu możliwe było wprowadzenie delikatnie elektrody o wymaganej długości przez naciętą błonę okienka okrągłego. Cała procedura operacyjna była przeprowadzona zgodnie z zaproponowanym przez prof. Skarżyńskiego standardem, który obejmuje sześć zasadniczych kroków. (Tabela)
|
Tabela. Procedura chirurgiczna leczenia częściowej głuchoty przy pomocy implantu ślimakowego według prof. H. Skarżyńskiego |
|
| Krok | Opis |
| 1 | zachowawcza antromastoidektomia |
| 2 | tympanotomia tylna w celu uwidocznienia niszy okienka okrągłego |
| 3 | przekłucie i nacięcie błony okienka okrągłego |
| 4 | wejście do schodów bębenka bezpośrednio przez błonę okienka okrągłego (częściowe włożenie elektrody) |
| 5 | zamocowanie elektrody w niszy okienka okrągłego za pomocą kleju tkankowego (błonę należy zostawić częściowo odsłoniętą, by zachować jej mobilność) |
| 6 | zamocowanie implantu w loży w kości skroniowej |
Pierwszy krok
Pierwszym krokiem było wykonanie konserwatywnej antromastoidektomii, czyli nie szerokiego, ale wystarczającego dla potrzeb przeprowadzenia elektrody otwarcia jamy wyrostka. Pierwszą czynnością poprzedzającą otwarcie wyrostka, szczególnie preferowaną u dzieci, było zdjęcie przy pomocy dłuta fragmentu warstwy korowej w taki sposób, by po wszczepieniu części wewnętrznej implantu przy pomocy tego fragmentu całkowicie odizolować jamę wyrostka od przestrzeni podskórnej, w której była umocowana część wewnętrzna implantu (ryc. 2.).
Drugi krok
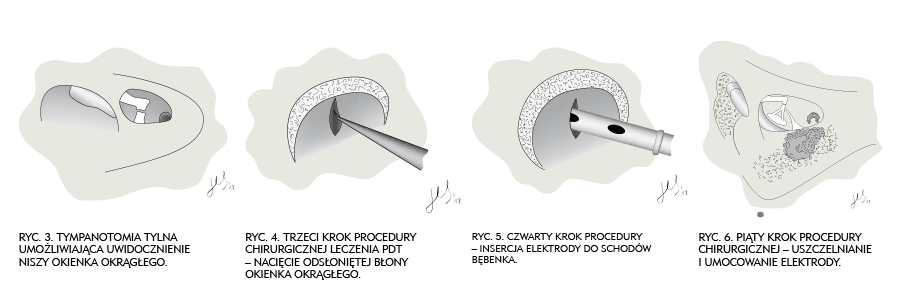
Drugi krok polega na wykonaniu tympanotomii tylnej (ryc. 3.). Podstawowym założeniem jest takie otwarcie tej drogi, by pod kontrolą wzroku przeprowadzić elektrodę do niszy okienka okrągłego. Dla potrzeb dobrego uwidocznienia błony okienka w części przypadków znoszono wargę boczną, która w części lub zupełnie zasłaniała niekiedy wgląd do okolicy błony okienka. W nielicznych przypadkach, jak to podano wyżej, przy niedostatecznym uwidocznieniu niszy okienka okrągłego wykonywano dojście podwójne przez przewód słuchowy zewnętrzny (ryc. 3.).
Trzeci krok
Trzeci krok polega na delikatnym nacięciu błony okienka okrągłego w celu przygotowania drogi wejścia elektrody do schodów bębenka (ryc. 4.).
Czwarty krok
Następną, najważniejszą czynnością jest wykonanie kroku czwartego, w ramach którego wprowadzano elektrodę pod kątem zbliżonym do prostego w stosunku do powierzchni błony okienka okrągłego (ryc. 5.). Takie ustawienie elektrody przed wprowadzeniem do schodów bębenka autor procedury uważa za najmniej traumatyczne. Na początku wprowadzania elektrody do schodów bębenka, zalecane jest trzymanie jej w palcach dla lepszego wyczucia oporów. Jedynie końcowe czynności wprowadzania elektrody do schodów bębenka są wykonywane przy pomocy kleszczyków (ryc. 5.).
Piąty krok
Piąty krok polega na uszczelnieniu wejścia elektrody do schodów bębenka oraz jej umocowaniu w obrębie tympanotomii tylnej przy pomocy fragmentu powięzi i kleju tkankowego (ryc. 6.). Pozostała część elektrody była zwijana w jamie wyrostka. Wejście do wyrostka jest zamykane fragmentem spongostanu, na którym przy pomocy kleju tkankowego mocowano pobrany podczas pierwszego kroku fragment warstwy korowej wyrostka.
Szósty krok
Ostatni, szósty krok czynności chirurgicznych polega na przygotowaniu loży dla części wewnętrznej implantu i jej mocowaniu przy pomocy cementu jonometrycznego lub niewchłanianych szwów, co uwidoczniono na rycinie 2 C. Zakończenie zabiegu operacyjnego polega na założeniu u wszystkich pacjentów dorosłych i większości dzieci na dwa dni drenażu ssącego i zeszyciu rany pooperacyjnej za uchem.
Systemy implantów
Do leczenia operacyjnego wykorzystano dwa systemy implantów. System Med-El z elektrodami standardowymi, których tylko część umieszczano w schodach bębenka od 18 do 28 mm, elektrody krótsze typu Medium i Flex EAS o długości 20 mm, elektrody SoftFlex, które umieszczano od 22 do 28 mm w schodach bębenka (w przypadku insercji powyżej 25 mm możemy mówić o głębokiej insercji w PDT). Drugim systemem były elektrody firmy Cochlear typu CI422/SRA, opracowane przez prof. Skarżyńskiego, o długości 20 mm z możliwością głębszej insercji do 25 mm. W przypadku elektrycznego dopełnienia PDT-EC stosowano tylko same procesory mowy. W przypadkach stymulacji łączonej elektryczno-akustycznej początkowo stosowano ? niezależnie od implantu ? aparaty słuchowe, a następnie system połączony Duet lub Hybryd. Cały proces pooperacyjnego fittingu oraz dalszej rehabilitacji jest tematem innych opracowań.
Wyniki
Wprowadzenie nowej metody kompleksowo pokazującej możliwości akustycznej i elektrycznej stymulacji ucha wewnętrznego zdecydowanie rozszerzyło wcześniejsze wskazania do leczenia operacyjnego różnych wad słuchu przy pomocy implantów ślimakowych z elektrodami różnej długości. Najważniejszym i najtrudniejszym zadaniem było wdrożenie po raz pierwszy w 2002 roku programu elektrycznego dopełnienia dobrego słuchu na niskich częstotliwościach (PDT-EC).
Na uwagę zasługuje bardzo dobre odległe zachowanie przedoperacyjnego słuchu zarówno na poziomie bardzo istotnych niskich częstotliwości, jak i resztkowego na wysokich. Największy spadek zanotowano na poziomie 1000Hz w pierwszych sześciu miesiącach. Przejściowo do około dwóch miesięcy średnio słuch był obniżony o około 10-15 dB na wszystkich częstotliwościach w najwcześniejszej ocenie pooperacyjnej. Zmiany od 3 do 6 miesiąca były minimalne. Okres 6 miesięcy w ocenie odległej przyjęto jako stan wyjściowy po przeprowadzonym zabiegu wszczepienia implantu. W okresie od 12 miesięcy do 9-10 lat nie zaobserwowano pogarszania się słuchu na istotnych niskich częstotliwościach w pierwszej grupie operowanych osób, u których zastosowano elektryczne dopełnienie. Należy tu podkreślić, że przez pierwsze dwa lata do leczenia operacyjnego w grupie PDT-EC kwalifikowano osoby dorosłe, u których w ciągu około 10 lat wcześniej nie obserwowano pogarszania się słuchu. Zatem można uznać, że ta pierwsza grupa była poza kryterium stanu słuchu bezpośrednio przed operacją jeszcze weryfikowana zachowaniem się stanu słuchu w dłuższym okresie przedoperacyjnym.
Bardzo dobre wyniki uzyskane u osób dorosłych pozwoliły w 2004 roku na zoperowanie przez prof. Henryka Skarżyńskiego pierwszego w świecie dziecka z dobrym słuchem na niskich częstotliwościach (PDT-EC). Obserwacja coraz liczniejszej grupy małych dzieci (do końca pierwszego r.ż.) oraz nieco starszych pozwoliła na zaproponowanie tego podejścia chirurgicznego jako podstawowego, nie tylko w celu zachowania przedoperacyjnego słuchu, ale również struktury ucha wewnętrznego. Dzięki temu za 5, 10, czy 20 lat będą mogli korzystać z przyszłych nowych technologii przywracania słuchu. 10-letnia i dłuższa obserwacja zarówno dzieci, jak i dorosłych pozwoliła określić, że uzyskane wyniki są trwałe. Pozwala to wysnuć optymistyczny wniosek, że ta metoda leczenia częściowej głuchoty jest optymalnym rozwiązaniem leczenia takich wad w wieku senioralnym, gdzie tego typu niedosłuch spotyka się u ponad 65 proc. populacji powyżej 80 r.ż. Jednocześnie spojrzenie wstecz pokazuje, że u 53,4 proc. osób słuch pogarszał się w niewielkim stopniu w obu uszach w ostatnich 10 latach przed wykonaniem zabiegu operacyjnego. Może to oznaczać, że w tych uszach w niewielkim stopniu zarówno przed, jak i po operacji dochodziło do stopniowego pogarszania się słuchu. Zapewne wyjaśnienie tego zjawiska będzie możliwe po zebraniu i ocenie wyników odległych u kolejnej, bardziej licznej grupy zoperowanych chorych, co będzie tematem odrębnej wieloaspektowej analizy.
Istotnym aspektem związanym z oceną wyników operowanych pacjentów są badania rozumienia mowy. W długim okresie, przy zachowaniu regularnej rehabilitacji, uzyskane wyniki charakteryzują się dużą stabilnością. Poziom rozumienia mowy, zarówno w hałasie, jak i w ciszy, charakteryzuje się wyższymi wartościami w grupie pacjentów z elektrycznym dopełnieniem słuchu (PDT-EC) niż łączoną stymulacją elektryczną i akustyczną.
Podsumowując, należy podkreślić, że przedstawiając kompleksową koncepcję leczenia częściowej głuchoty z różnym przedoperacyjnym słuchem, udało się pokazać w kolejnych doniesieniach rozwój tej metody, a w niniejszym doniesieniu pokazać zachowanie słuchu pomiędzy 1997 a 2014 rokiem u pierwszej tak licznej grupy osób z częściową głuchotą w świecie. Potwierdziło to słuszność przyjętej zarówno klasyfikacji, jak i strategii chirurgicznej. W literaturze można też odnaleźć doniesienia, w których różne ośrodki wykonały operację analogiczną techniką chirurgiczną jak PDT oraz zastosowano analogiczne kryteria doboru pacjentów. Wskazuje to na stałe upowszechnienie polskiej szkoły leczenia częściowej głuchoty u dzieci i dorosłych we współczesnej nauce i medycynie.
Wnioski
Bardzo długi okres obserwacji coraz większej grupy pacjentów w różnym wieku wykazał potrzebę stałego rozszerzania wskazań do zastosowania implantów ślimakowych u osób z coraz większymi resztkami i normalnym słuchem przedoperacyjnym na niskich częstotliwościach.
Obserwowana przez wiele lat trwałość wyników oraz bardzo dobre efekty w zachowaniu słuchu potwierdziły optymalny wybór strategii chirurgicznej z wykorzystaniem dojścia przez okienko okrągłe do ucha wewnętrznego.
Wyniki obserwacji klinicznych przyspieszyły rozwój nowych technologii elektrod implantów ślimakowych w różnych systemach, co ma niezwykle ważne znaczenie nie tylko w zachowaniu przedoperacyjnego słuchu, ale również w zachowaniu przedoperacyjnej struktury ucha wewnętrznego.
Wykazana niezwykle wysoka skuteczność zachowania przedoperacyjnego słuchu miała znaczący wpływ na: a) opracowanie nowych strategii wczesnego wykrywania różnych częściowych uszkodzeń słuchu, w oparciu o badania przesiewowe; b) stworzenie nowych kierunków rozwoju zaplecza i wykorzystania technologii teleinformatycznych e-zdrowia.
Najważniejsze pozycje piśmiennictwa autora artykułu związane z tematyką częściowej głuchoty
1. Skarżyński H., Lorens A., Piotrowska A. A new method of partial deafness treatment. Med Sci Monit, 2003; 9(4): CS20?24
2. Skarżyński H., Lorens A., Piotrowska A., Anderson I. Partial deafness cochlear implantation in children. Int J Pediatr Otorhinolaryngol, 2007; 71: 1407?13
3. Skarżyński H., Lorens A., Piotrowska A., Skarżyński P.H. Hearing preservation in partial deafness treatment. Med Sci Monit.2010; 16(11), 555-62
4. Skarżyński H., van de Heyning P., Agrawal S., Arauz S. L., Atlas M., Baumgartner W., Caversaccio M., de Bodt M., Gavilan J., Godey B., Green K., Gstoettner W., Hagen R., Han DM., Kameswaran M., Karltorp E., Kompis M., Kuzovkov V., Lassaletta L., Levevre F., Li Y., Manikoth M., Martin J., Mlynski R., Mueller J., O?Driscoll M., Parnes L., Prentiss S., Pulibalathingal S., Raine C. H., Rajan G., Rajeswaran R., J. Rivas A., Rivas A., Skarżyński P. H., Sprinzl G., Staecker H., Stephan K., Usami S., Yanov Y., Zernotti M. E., Zimmermann K., Lorens A., Mertens G., Towards a consensus on a hearing preservation classification system, Acta Oto-Laryngologica 2013; 133 (Suppl 564): 3-13
5. Skarżyński H., Lorens A., Matusiak M., Porowski M., Skarzynski P.H., James C.J., Cochlear Implantation with the Nucleus Slim Straight Electrode in Subjects With Residual Low-Frequency Hearing, Ear Hear. 2014 Mar-Apr;35(2):e33-43