Prof. dr hab. n. med. Piotr Andziak | Klinika Chirurgii Ogólnej i Naczyniowej, CSK MSWiA w Warszawie, krajowy konsultant w dziedzinie chirurgii naczyniowej
Wśród schorzeń będących przedmiotem zainteresowania chirurgii naczyniowej uzasadnienie dla prowadzenia profilaktycznych badań przesiewowych znajdują badania w kierunku zwężenia tętnic szyjnych oraz tętniaków aorty brzusznej. Oba schorzenia rozwijają się długo, nie dając dolegliwości. Pierwsze ich objawy mogą stanowić zagrożenia dla zdrowia i życia. W przypadku zwężenia tętnic szyjnych mogą wystąpić objawy niedokrwienia mózgu lub siatkówki, z najgroźniejszym powikłaniem ? udarem niedokrwiennym. U chorych z tętniakami aorty brzusznej pierwszym objawem może być jego pęknięcie z zagrażającym życiu krwotokiem.
Blaszka miażdżycowa będąca najczęściej przyczyną zwężenia tętnicy szyjnej wewnętrznej stwarza ryzyko udaru niedokrwiennego w mechanizmie zatorowym. Jej fragmenty lub fragmenty skrzepliny na niej powstającej, przenoszone z prądem krwi do tętnic wewnątrzczaszkowych, mogą powodować ich niedrożność, wywołując objawy przemijającego niedokrwienia mózgu bądź ciężkie udary niedokrwienne, będące przyczyną kalectwa lub zgonu. Ze względu na powierzchowne położenie tętnica szyjna jest łatwo dostępna dla badania ultrasonograficznego. Rozpoznanie objawowego lub bezobjawowego zwężenia tętnicy szyjnej wewnętrznej przekraczającego 70 proc. stanowi wskazanie do zastosowania jednej z metod pierwotnej lub wtórnej profilaktyki udaru niedokrwiennego: farmakologicznej lub dwóch metod operacyjnych ? klasycznego udrożnienia albo angioplastyki z implantacją stentu.
W Europie stwierdza się 1 100 000 nowych udarów rocznie. 10?15 proc. chorych doznaje udaru z powodu bezobjawowego zwężenia tętnicy szyjnej. Czy rzeczywiście są to zwężenia bezobjawowe? Oczywiście nie. Z wielu badań wynika, że każda blaszka miażdżycowa umiejscowiona w tętnicy szyjnej wewnętrznej jest źródłem mikrozatorów, a im większy stopień zwężenia, tym większe ryzyko występowania mikrozatorów obwodowych. Niewielkie fragmenty blaszek miażdżycowych lub skrzeplin przemieszczające się z prądem krwi do tętnic wewnątrzczaszkowych początkowo pozostają nieme, ale kumulacja tych mikrozatorów może powodować nieodwracalne uszkodzenia mózgu. Wyniki badania ACES (Asymptomatic Carotid Emboli Study) wykazały, że obecność mikrozatorowości w tętnicy szyjnej, ocenianej za pomocą dopplerowskiego badania przezczaszkowego, zwiększa 2,5-krotnie częstość występowania udaru niedokrwiennego i przemijającego niedokrwienia mózgu i aż 5-krotnie występowanie udaru niedokrwiennego. Dane te wyraźnie wskazują na to, że bezobjawowe zwężenia tętnic szyjnych tak naprawdę nie są bezobjawowe i dlatego w tych przypadkach uzasadnione jest prowadzenie badań przesiewowych.
Zalecenia dotyczące prowadzenia badań przesiewowych w kierunku zwężenia tętnic szyjnych znalazły się w najnowszych wytycznych Europejskiego Towarzystwa Chirurgii Naczyniowej (2017 r.). Wskazania do prowadzenia badań istnieją u chorych obciążonych czynnikami ryzyka miażdżycy, u chorych z nadciśnieniem tętniczym, hiperlipidemią, miażdżycowym niedokrwieniem kończyn dolnych, tętniakami aorty, palaczy tytoniu i osób z wywiadem rodzinnym chorób tętnic. Zlecaną metodą obrazowania jest ultrasonografia. Poza zastosowaniem jednej z metod pierwotnej profilaktyki, chorzy zostają objęci programem leczenia farmakologicznego i eliminacji czynników ryzyka miażdżycy, co wpływa na zmniejszenie ryzyka sercowo-naczyniowego i zmniejszenie śmiertelności z tego powodu. Towarzystwa naukowe zalecają prowadzenie badań przesiewowych w wybranej grupie chorych. Potwierdzają to najnowsze wytyczne Europejskiego Towarzystwa Chirurgii Naczyniowej. W Polsce badań przesiewowych w kierunku zwężenia tętnic szyjnych do tej pory nie prowadzono.
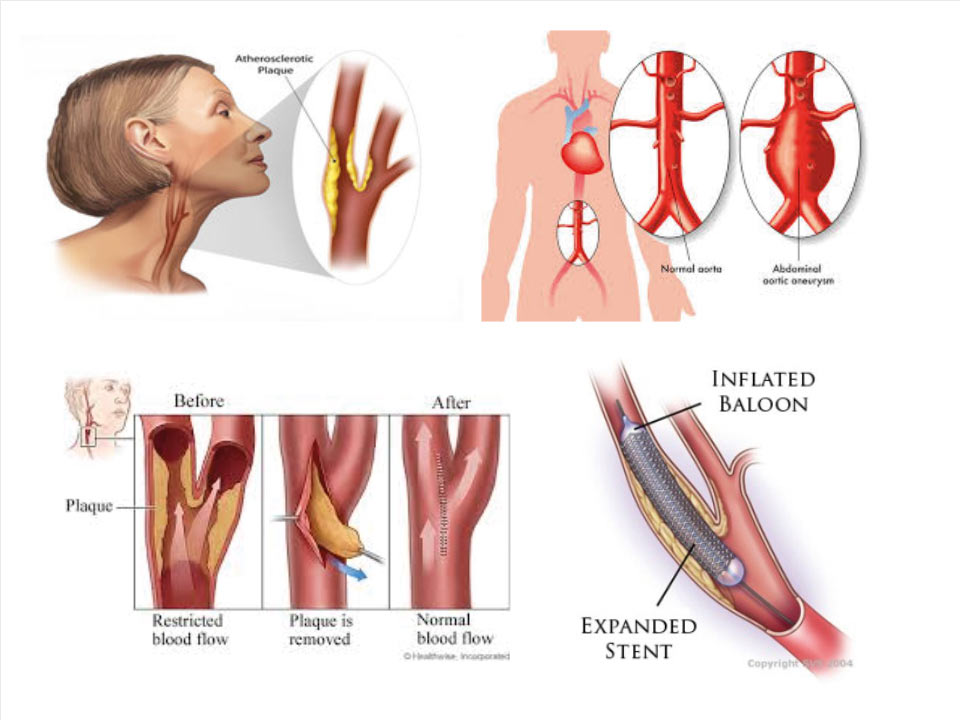
Tętniaki aorty brzusznej są drugim schorzeniem, w którym istnieje uzasadnienie dla prowadzenia profilaktycznych badań przesiewowych. Celem jest wczesne wykrycie i zapewnienie możliwości przeprowadzenia bezpiecznej operacji po przygotowaniu chorego. Taki sposób postępowania ma za zadanie zmniejszyć liczbę pęknięć tętniaków aorty brzusznej, a przez to śmiertelność z tym związaną. Ma też spowodować zmniejszenie liczby operacji doraźnych wykonywanych z powodu pękniętych tętniaków aorty brzusznej. Wyniki tych operacji są znacznie gorsze w porównaniu wynikami operacji planowych. Śmiertelność po operacjach pękniętych tętniaków aorty brzusznej waha się od 35 proc. do 55 proc., a śmiertelność po planowych operacjach tętniaków aorty nie przekracza 8 proc., zwykle waha się w granicach 3-4 proc. 80 proc. chorych z pękniętym tętniakiem umiera przed uzyskaniem pomocy medycznej. Rozpoznanie tętniaka aorty brzusznej o średnicy 55 mm u mężczyzny i 52 mm u kobiety jest wskazaniem do operacji ? klasycznej lub wewnątrznaczyniowej. Te dane uzasadniają konieczność prowadzenia profilaktycznych badań przesiewowych w kierunku tętniaka aorty brzusznej.
Badania przesiewowe w kierunku tętniaka aorty brzusznej są prowadzone są przy użyciu ultrasonografii. Do chwili obecnej przeprowadzono 10 badań, głównie u mężczyzn powyżej 65. r.ż. Wyniki wykazały, że częstość występowania tętniaków w tej grupie chorych waha się od 4 do 9 proc. Wytyczne towarzystw naukowych wskazują na korzyści płynące z wykonywania jednorazowych badań przesiewowych przy zastosowaniu ultrasonografii u mężczyzn powyżej 65. r.ż. W Polsce badania przesiewowe w kierunku tętniaka przeprowadził zespół pod kierunkiem prof. Arkadiusza Jawienia w województwie kujawsko-pomorskim. Częstość występowania tętniaków aorty brzusznej wśród mężczyzn powyżej 65. r.ż. wyniosła 9 proc., a w wieku powyżej 60. r.ż. 6 proc. Kolejne badanie przesiewowe w kierunku tętniaka aorty brzusznej zaplanowano w Polsce na lata 2018-2020.
 ? Badania przesiewowe mogą uchronić ludzi przed śmiercią
? Badania przesiewowe mogą uchronić ludzi przed śmiercią
red. Paweł Kruś | Świat Lekarza
Pan Profesor Piotr Andziak podzielił się z nami bezcenną wiedzą o roli badań przesiewowych w chirurgii naczyniowej. Wymienił dwa bardzo ważne obszary terapeutyczne: tętniaki aorty brzusznej i zwężenia tętnic szyjnych. Wczesne operacje tętniaków aorty brzusznej mogą uratować życie pacjentów. Wczesne wykrycie zwężenia tętnic szyjnych może pomóc w zapobieganiu udarowi niedokrwiennemu..
Ale istnieją jeszcze dwa obszary związane z chorobami naczyń, gdzie zastosowanie badań przesiewowych może uchronić ludzi przed śmiercią lub ciężkim kalectwem. To zespół stopy cukrzycowej i niedokrwienie kończyn dolnych, spowodowane zwężeniem tętnic w kończynach dolnych. W 2016 roku środowisko Nagrody Zaufania Złoty OTIS przeprowadziło społecznie akcję profilaktyczną polegającą na wykonaniu badania kostka-ramię. Celem akcji było propagowanie nowoczesnej i bardzo taniej metody prewencji udarów i przede wszystkim amputacji kończyn dolnych. Badanie kostka-ramię pozwala określić wskaźnik ABI: jeśli ma on wartość poniżej 0,9, świadczy to o zwężeniu w tętnicach obwodowych i jest ostrzeżeniem przed zagrożeniem udarem niedokrwiennym. Wynik badania kostka-ramię powyżej wartości 1,15 oznacza sztywnienie tętnic i pojawienie się zmian cukrzycowych i miażdżycowych.
Niewiele osób w Polsce słyszało o pomiarze wskaźnika kostka-ramię: to badanie jest wykonywane zbyt rzadko. Z reguły przeprowadzają je kardiolodzy i angiolodzy u osób, które są już poważnie chore. Dlatego przebadaliśmy społecznie ponad 2000 osób. Wyniki ? zwłaszcza u ludzi starszych ? budzą niepokój. Ale większy niepokój budzi brak możliwości rozwinięcia badań przesiewowych kostka-ramię siłami społecznymi. Sytuację rozwiązałby tylko ministerialny zakup powiedzmy po 10 nowoczesnych urządzeń ABI dla każdego województwa. To wydatek poniżej 2 mln złotych w skali całego kraju. Sprzęt nowoczesny jest niezawodny, co mogę potwierdzić jako użytkownik, łatwy obsłudze, a jeśli chodzi o koszty eksploatacji, sprowadzają się one do rolek papieru takiego jak do kasy fiskalnej i pracy pielęgniarki.
Badanie trwa 3 minuty i profilaktycznie powinien je wykonywać każdy Polak raz w roku. Osoby z niepokojącym poziomem wskaźnika ABI wiedziałyby o zagrożeniu i mogłyby same szukać pomocy specjalistycznej.
Czy warto, zamiast amputować około 12 tysięcy kończyn rocznie, zdecydować się na taki wydatek? Warto. Bo, jak podkreślali lekarze praktycy, którzy zainspirowali akcję badania kostka-ramię ? prof. Aleksander Sieroń, krajowy konsultant ds. angiologii i prof. Waldemar Kostewicz ? past prezes Polskiego Towarzystwa Angiologicznego, chodzi o to, by pacjenci trafiali do lekarzy jak najwcześniej, nie w stanie, gdy amputacja jest jedyną możliwą terapią.








