Nazwa leku, podmiot odpowiedzialny:
Imbruvica (ibrutynib)
Janssen-Cilag
Wskazanie do refundacji:
W ramach programu lekowego: ?Ibrutynib w leczeniu chorych na przewlekłą białaczkę limfocytową (ICD 10:C.91.1)?.
Procedura: refundacyjna
Pozostałe wskazania (w tym refundowane): Zgodni e z Charakterystyką Produktu Leczniczego (ChPL) Imbruvic a jest zarejestrowany do stosowani a: w monoterapii do leczeni a dorosłych pacjentów z nawracającym lub opornym na leczenie chłoniakiem z komórek płaszcza; w monoterapii do leczeni a dorosłych pacjentów z wcześniej nieleczoną przewlekłą białaczką limfocytową (CLL ? ang. chronic lymphocytic leukaemia); w monoterapii lub w skojarzeniu z bendamustyną i rytuksymabem (BR) do leczenia dorosłych pacjentów z CLL, którzy otrzymali co najmniej jedną wcześniejszą terapię; w monoterapii do leczenia dorosłych pacjentów z makroglobulinemi ą Waldenströma (WM), którzy otrzymali co najmniej jedną wcześniejszą terapię lub pacjentów leczonych po raz pierwszy, u których nie jest odpowiednie zastosowanie chemioimmunoterapii .
Problem zdrowotny:
Przewlekłą białaczkę limfocytową (PBL; ang. Chronic Lymphocytic Leukemia ? CLL/SLL) definiuje się jako monoklonalną limfocytozę B-komórkową trwającą co najmniej 3 miesiące, o wartości powyżej 5 × 109/l lub bez względu na wysokość limfocytozy w przypadku obecności cytopenii we krwi obwodowej wtórnej do zajęcia szpiku.
Standaryzowany współczynnik zachorowalności wynosi 4,2 na 100 tysięcy osób rocznie, ale zachorowalność szybko rośnie z wiekiem i jest wyższa u mężczyzn niż u kobiet oraz wśród rasy kaukaskiej w porównaniu z innymi rasami. Mediana wieku rozpoznania wynosi 72 lata. Jedynie 11% chorych ma mniej niż 55 lat w momencie rozpoznania choroby, co ogranicza możliwość przeprowadzenia allogenicznego przeszczepienia krwiotwórczych komórek macierzystych (allo-HSCT, ang. Allogeneic Hematopoietic Stem Cell Transplantation).
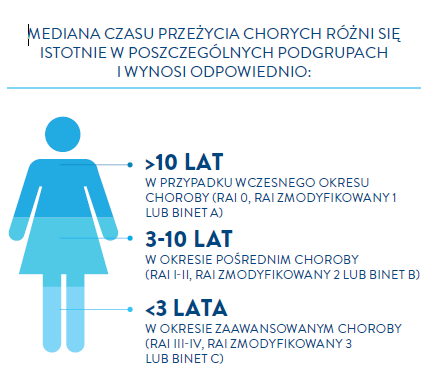
Przewlekła białaczka limfocytowa jest chorobą w zdecydowanej większości nieuleczalną. Przewidywany czas przeżycia chorych zależy przede wszystkim od stadium zaawansowania klinicznego. Mediana czasu przeżycia chorych różni się istotnie w poszczególnych podgrupach i wynosi odpowiednio:
- powyżej 10 lat w przypadku wczesnego okresu choroby (Rai 0, Rai zmodyfikowany 1 lub Binet A),
- 3-10 lat w okresie pośrednim choroby (Rai I-II, Rai zmodyfikowany 2 lub Binet B),
- poniżej 3 lat w okresie zaawansowanym choroby (Rai III-IV, Rai zmodyfikowany 3 lub Binet C).
Jedyną szansą na uzyskanie wyleczenia, dostępną u nie więcej niż 10% chorych, jest przeprowadzenie allo-HSCT. CLL uważa się za chorobę o łagodnym przebiegu, z czasem przeżycia sięgającym 10-20 lat, w której zgony głównie są związane z progresją. Taki przebieg występuje jednak u < 30% chorych. U pozostałych choroba może przebiegać od początku agresywnie i doprowadzić do zgonu w ciągu 2-3 lat lub po fazie łagodnego przebiegu kończyć się okresem ciężkich powikłań i zgonem (po 5-10 latach).
Leczenie i cele leczenia:
Zgodnie z odnalezionymi wytycznymi w ocenianym wskazaniu zalecane są: ibrutynib, wenetoklaks, idelalizyb, a w przypadku braku dostępności tych leków chemioterapia lub immunochemioterapia.
Zgodnie z obwieszczeniem ministra zdrowia we wskazaniu przewlekła białaczka limfocytowa C91.1 są:
- obinutuzumab w ramach programu lekowego B.79 ?Leczenie przewlekłej białaczki limfocytowej obinutuzumabem (ICD 10: C.91.1)?;
- ibrutynib w ramach programu lekowego B.92 ?Ibrutynib w leczeniu chorych na przewlekłą białaczkę limfocytową (ICD 10: C91.1)?;
- wenetoklaks w ramach programu lekowego B.103 ?Leczenie przewlekłej białaczki limfocytowej wenetoklaksem (ICD 10: C91.1)?;
- substancje w ramach katalogu chemioterapii: bleomycyna, bendamustyna, chlorambucyl, cisplatyna, cyklofosfamid, cytarabina, dakarbazyna, doksorubicyna, epirubicyna, etopozyd, fludarabina, idarubicyna, ifosfamid, interferon alfa-2B, karboplatyna, kladrybina, merkaptopuryna, metotreksat, pegaspargasum, rytuksymab, tioguanina, winkrystyna.
Do leczenia obinutuzumabem kwalifikowani są wyłącznie chorzy z PBL uprzednio nieleczeni, natomiast do terapii wenetoklaksem tylko pacjenci z obecnością delecji 17p i/ lub mutacji TP53 po niepowodzeniu leczenia ibrutynibem.
Z kolei aktualny program ?Ibrutynib w leczeniu chorych na przewlekłą białaczkę limfocytową (ICD 10: C91.1)? kwalifikuje chorych z nawrotową lub oporną PBL z delecją 17p i/lub mutacją TP53.
Wnioskodawca jako terapię alternatywną dla wnioskowanej wskazał terapię standardową (SOC, ang. standard of care) składającą się ze schematów R-CD (rytuksymab + cyklofosfamid deksametazon), BEND+RTX (bendamustyna + rytuksymab), CLB+RTX (chlorambucyl + rytuksymab), FCR-lite (fludarabina cyklofosfamid + rytuksymab w zredukowanej dawce), HDMP+RTX (wysokie dawki metyloprednizolonu+ rytuksymab). Wybór ten należy uznać za zasadny.
Rozwiązania międzynarodowe:
W ramach wyszukiwania odnaleziono następujące wytyczne kliniczne odnoszące się do wnioskowanego wskazania: Polskie Towarzystwo Onkologii Klinicznej (PTOK) 2013; Polskie Towarzystwo Hematologów i Transfuzjologów, Instytut Hematologii i Transfuzjologii + Stowarzyszenie Polskiej Grupy ds. Leczenia Białaczek u Dorosłych (PTHiT + PALG-CLL) 2016; National Institute for Health and Care Excellence (NICE) 2017; British Society for Haematology (BSH) 2018; European Society for Medical Oncology (ESMO) 2017; National Comprehensive Cancer Network (NCCN) 2018.
Według wytycznych NCCN z 2015 r. lekiem rekomendowanym w przypadku nawrotowej/opornej postaci CLL jest ibrutynib. Również najnowsze wytyczne ESMO z 2015 r. rekomendują ibrutynib jako jedną z opcji terapeutycznych w przypadku nawrotu choroby lub braku odpowiedzi na terapię I linii, natomiast wytyczne BSH z 2015 r. zalecają terapię ibrutynibem w przypadku nawrotu choroby u pacjentów spełniających określone kryteria.
W wyniku wyszukiwania odnaleziono 9 rekomendacji refundacyjnych,
w tym:
- 6 rekomendacji pozytywnych: Canadian Agency for Drugs and Technologies in Health (CADTH) 2015; Haute Autorité de Santé (HAS) 2015; Pharmacology and Therapeutics Advisory Committee (PTAC) 2016/2017; Scottish Medicines Consortium (SMC) 2017; Pharmaceutical Benefits Advisory Committee (PBAC) 2016; National Institute for Health and Care Excellence (NICE);
- 3 rekomendacje negatywne: All Wales Medicines Strategy Group (AWMSG)2016; Institut für Qualität und Wirtschaftlichkeit im Gesundheitswesen (IQWIG) 2016; National Centre for Pharmacoeconomics (NCPE) 2015.
Warunkiem większości rekomendacji pozytywnych było osiągnięcie efektywności kosztowej/obniżenie ceny. Rekomendacje negatywne wynikają natomiast z braku efektywności kosztowej (NCPE), braku udowodnionej dodatkowej korzyści dla analizowanej populacji (IQWIG) i braku złożenia wniosku od podmiotu odpowiedzialnego (AWMSG).
Według informacji przedstawionych przez wnioskodawcę lek Imbruvica jest finansowany w 29 rajach UE i EF TA (na 31 wskazanych), w tym we wszystkich z PKB per capita zbliżonym do Polski. Najczęściej poziom refundacji ze środków publicznych wynosi 100%. W 15 rozpatrywanych krajach stosowane są instrumenty podziału ryzyka.