Przed wprowadzeniem metody cross-linking nawet ok. 25 proc. pacjentów ze stożkiem rogówki wymagało przeszczepu rogówki, a w wielu krajach, w tym w Polsce, stożek był jednym z głównych wskazań do keratoplastyki. W naszym ośrodku zauważyliśmy zmniejszenie liczby przeszczepów u pacjentów ze stożkiem. W Polsce zabiegi cross-linking są wykonywane od wielu lat, jednak wielu pacjentów nie decydowało się na zabieg ze względów finansowych. Dzięki refundacji procedury jest szansa, że większość pacjentów ze stożkiem rogówki będzie miała możliwość utrzymania użytecznej ostrości wzroku, bez konieczności wykonywania przeszczepu rogówki – mówi dr n. med. Ewa Wróblewska-Czajka z Katedry i Oddziału Okulistyki Wydziału Nauk Medycznych w Zabrzu Śląskiego Uniwersytetu Medycznego.
Czym jest stożek rogówki?
Stożek rogówki jest najczęstszą chorobą ektatyczną rogówki. Charakteryzuje się postępującym ścieńczeniem rogówki, co prowadzi do nieregularnego astygmatyzmu i krótkowzroczności. Zwykle rozwija się w drugiej i trzeciej dekadzie życia, a postępuje aż do czwartej dekady życia. Etiologia stożka rogówki jest wieloczynnikowa, o podłożu środowiskowym, behawioralnym i genetycznym. Za czynniki ryzyka uznaje się głównie atopię, tarcie oczu i ekspozycję na promienie ultrafioletowe. Najczęściej opisywany sposób dziedziczenia to autosomalny dominujący z niepełną penetracją i zmienną ekspresją.
Jakie są jego objawy i jak często występuje?
Pacjenci najczęściej skarżą się na postępujące pogorszenie widzenia, zaczerwienienie oczu, światłowstręt, objaw „halo” wokół źródła światła oraz rozmywanie się obrazu. Charakterystyczna dla postępującego stożka rogówki jest konieczność częstej zmiany szkieł okularowych i problem z odpowiednim dopasowaniem korekcji.
Choroba dotyka wszystkich grup etnicznych i obu płci. Szacuje się, że częstość występowania i zapadalność na stożek rogówki wynosi odpowiednio od 0,2 do 4790 na 100 000 osób oraz 1,5 do 25 przypadków na 100 000 osób rocznie, przy czym najwyższe wskaźniki występują zazwyczaj u osób w wieku od 20 do 30 lat. Największą częstość występowania obserwuje się w populacjach Azji i Bliskiego Wschodu.
Jakie są metody leczenia stożka rogówki?
W terapii stożka rogówki stosowane są metody zachowawcze i chirurgiczne. Przy ich wyborze uwzględnia się czynniki związane z pacjentem, takich jak wiek, wykonywana praca, obecność dodatkowych schorzeń, tolerancje soczewek kontaktowych oraz stan kliniczny oka, w tym stopień zaawansowania stożka, aktywność progresji, obecność bliznowacenia. W leczeniu zachowawczym w początkowym stadium choroby stosuje się korekcję okularową i miękkie soczewki kontaktowe. Pacjenci z bardziej zaawansowanym stożkiem rogówki wymagają dopasowania soczewek twardych lub hybrydowych.
Metody chirurgiczne obejmują zabieg cross-linking rogówki (CXL), wszczepienie pierścieni śródrogówkowych, keratoplastykę warstwową przednią i drążącą, przeszczep błony Bowmana. Należy podkreślić że cross-linking jest jedyną metodą, która pozwala na zatrzymanie progresji stożka. Dlatego jest również stosowany wraz z chirurgią refrakcyjną w procedurach łączonych. Należą do nich m.in. Protokół Ateński (TG-PRK + CXL), Protokół Kreteński (tPTK + CXL), wszczepienie pierścieni śródrogówkowych lub fakijnych soczewek torycznych w połączeniu z CXL i różne kombinacje tych metod. Dzięki temu uzyskiwana jest poprawa ostrości wzroku i stabilizacja efektu zabiegu.
Na czym polega cross-linking z usunięciem nabłonka rogówki (Epi-off), a na czym bez usuwania nabłonka (Epi-on)? Która z tych metod jest najmniej inwazyjna, która charakteryzuje się mniejszymi dolegliwościami bólowymi, krótszym okresem rekonwalescencji i daje mniej powikłań? Jaka jest skuteczność tych metod?
Cross-linking opiera się na reakcji fotochemiczej. Biorą w niej udział promieniowanie UVA, ryboflawina i tlen. Aby uzyskać oczekiwany efekt zabiegu w postaci biomechanicznej stabilizacji rogówki, wszystkie te trzy substraty reakcji muszą mieć możliwość dotarcia w wystarczającym stopniu do miąższu rogówki. Nabłonek rogówki stanowi barierę dla roztworu ryboflawiny, zużywa 10 razy więcej tlenu niż miąższ rogówki, a wysycony ryboflawiną zatrzymuje do 90 proc. promieniowania UVA, co obniża skuteczność reakcji o 80 proc. Dlatego w pierwotniej metodzie zabiegu – Protokole Drezdeńskim – usuwano nabłonek. Jednak ze względu na zwiększone ryzyko infekcji czy zaburzeń nabłonkowania w technice epi-off, opracowywane są nowe metody mające na celu zwiększenie przenikania substratów reakcji do miąższu bez wykonywania abrazji nabłonka.
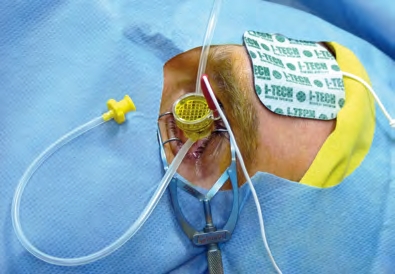
Do roztworu ryboflawiny dodawane są substancje wpływające na szczelność połączeń pomiędzy komórkami nabłonka (np. BAC czy EDTA), witamina E lub jodek sodu ułatwiające jego przenikanie przez nabłonek, zwiększane jest też stężenie roztworu. Można również wykonać zabieg z użyciem jonoforezy. W tej metodzie do zbiorniczka umieszczonego na powierzchni rogówki i wypełnionego przeznaczonym do tego zabiegu preparatem ryboflawiny podłączona zostaje elektroda ujemna; elektroda dodatnia przyklejana jest do czoła pacjenta. Po przepuszczeniu przez roztwór w ciągu 5 min. prądu o natężeniu 1 mA dochodzi do jonizacji ryboflawiny, a przez to ułatwienia jej przenikania przez nieuszkodzony nabłonek.
W celu osiągnięcia odpowiedniego stężenia tlenu pomimo bariery nabłonka stosowane są w trakcie zabiegu np. gogle tlenowe lub laminarny nawiew tlenu. Aby osiągnąć odpowiedni stopień promieniowania UVA używane są modele matematyczne, które uwzględniają przenikanie i stopień zużycia ryboflawiny i na tej podstawie modyfikowane są czas i parametry naświetlania.
Jest wiele doniesień na temat wysokiej skuteczności różnych modyfikacji metody epi-on, natomiast ich punktem odniesienia co do skuteczności zabiegu nadal pozostaje procedura epi-off. Prace nad doskonaleniem techniki CXL bez abrazji nabłonka są niezwykle istotne również ze względu na zmniejszenie dolegliwości bólowych, szybszą rekonwalescencję i brak konieczności stosowania soczewki kontaktowej po takim zabiegu. Poza tym dają możliwość wykonywania procedury w warunkach ambulatoryjnych i pozwalają rozważyć brak stosowania kropli antybiotykowych po zabiegu.
Jakie są plusy i minusy różnych metod cross-linkingu?
Skuteczność zabiegu cross-linking wg Protokołu Drezdeńskiego (30 min nasączania rogówki ryboflawiną, 30 min naświetlania UVA o mocy 3 mW/cm2, epi-off) w hamowaniu progresji stożka według wielu randomizowanych, długoterminowych badań na dużych grupach pacjentów oceniana jest na 92,5-98%. Jest więc bardzo skuteczny. Jednak, oprócz konieczności zdjęcia nabłonka, jego wadą jest długi, ponadgodzinny, czas zabiegu oraz ograniczona grubość rogówki, przy której można wykonać zabieg.
Skrócenie czasu procedury jest możliwe dzięki protokołom opartym na prawie Bunsena i Roscoe’go dotyczące wydajności chemicznej reakcji fotochemicznej. W skrócie mówiąc, zakłada się, że jeżeli zachowa się tę samą energię co w Protokole Drezdeńskiem (5.4 J/cm2), to uzyska się ten sam efekt bez względu na to, czy będzie on efektem dostarczenia 3 mW/cm2 w czasie 30 min czy 30 mW/cm2 w czasie 3 min. Ze względu na to, że prawo to w przypadku sieciowania rogówki nie uwzględnia wszystkich procesów zachodzących w żywej tkance, nie można skutecznie i bezpiecznie skrócić czasu do np. 1 min. Według dostępnych badań podobna skuteczność kliniczna zabiegu jest osiągana w protokołach przyspieszonych z użyciem 9 mW/cm2 w ciągu 10 min lub dłużej. Skrócenie czasu wiąże się również z mniejszą dostępnością tlenu dla reakcji i co za tym idzie – zmniejszeniem efektywności. W związku z tym procedury przyspieszone często łączy się z zastosowaniem gogli tlenowych lub z przerwami w naświetlaniu (pulsacyjny CXL), które mają pozwolić na uzupełnienie tlenu w tkance.
Inne rozwiązanie pozwalające na skrócenie zabiegu jest stosowane w protokołach, które parametry promieniowania i jego czas opierają na stopniu zużywania się substratów reakcji w oparciu o model matematyczny. Zabieg CXL działa cytotoksycznie, czego dowodem jest obumieranie keratocytów w zakresie działania zabiegu. Dlatego ograniczeniem dla Protokołu Drezdeńskiego jest minimalna grubość rogówki na poziomie 400 um ze względu na ryzyko uszkodzenia komórek śródbłonka. Zwiększenie grubości rogówki, tak by można bezpiecznie wykonać zabieg u pacjentów z bardziej zaawansowanym stożkiem, jest uzyskiwane poprzez zastosowanie hipoosmotycznej ryboflawiny, założenie nasączonej ryboflawiną soczewki kontaktowej na powierzchnię rogówki lub nieusuwanie nabłonka z najcieńszego obszaru rogówki. Jednak techniki te związane są z mniejszą skutecznością, w związku z niestabilnym efektem obrzęku rogówki lub z ograniczeniem przenikania stubstratów reakcji przez soczewkę lub pozostawiony nabłonek. Natomiast rozwiązaniem, które ma szansę być i skuteczne, i bezpieczne są protokoły, które nie modyfikują grubości rogówki, tylko parametry naświetlania indywidualnie dla potrzeb danego pacjenta.
Czy zabiegi metodą crosss-linkingu są w Polsce refundowane?
W wyniku nowelizacji gwarantowanego koszyka świadczeń od września tego roku jest możliwość uzyskania refundacji zabiegu cross-linking.
Jaka metoda leczenia stożka rogówki jest najczęściej stosowana w Polsce? Jak to wygląda w porównaniu z innymi krajami Europy?
Przed wprowadzeniem metody cross-linking nawet ok. 25 proc. pacjentów ze stożkiem rogówki wymagało przeszczepu rogówki, a w wielu krajach, w tym w Polsce, stożek był jednym z głównych wskazań do keratoplastyki. W Holandii w okresie 3 lat po wprowadzeniu CXL wykonano o około 25 proc. mniej przeszczepów rogówki, a w Norwegii w ciągu dekady od wprowadzenia metody CXL częstość wykonywania keratoplastyki w stożku rogówki zmniejszyła się o ponad połowę. Również w naszym ośrodku zauważyliśmy zmniejszenie liczby przeszczepów u pacjentów ze stożkiem. W Polsce zabiegi cross-linking są wykonywane od wielu lat w wielu ośrodkach, również w połączeniu z zabiegami chirurgii refrakcyjnej. Jednak wielu pacjentów nie decydowało się na zabieg ze względów finansowych. Dzięki refundacji procedury jest szansa, że większość pacjentów ze stożkiem rogówki będzie miała możliwość utrzymania użytecznej ostrości wzroku, bez konieczności wykonywania przeszczepu rogówki.
Rozmawiała: Dorota Bardzińska

Etap jonizacji ryboflawiny

Etap naświetlania UVA