ROZMOWA Z PROF. DR HAB. OTYLIĄ KOWAL-BIELECKĄ, KIEROWNIKIEM
KLINIKI REUMATOLOGII I CHORÓB WEWNĘTRZNYCH UM W BIAŁYMSTOKU.
Twardzina układowa jest chorobą rzadką, mało znaną i niezbyt dobrze poznaną. Co to właściwie za choroba? Ile osób zapada na nią rocznie i kto choruje najczęściej?
Twardzina układowa jest zaliczana do grupy układowych chorób tkanki łącznej. Wynika z autoagresji o charakterze układowym i może obejmować wiele układów oraz narządów. Najczęściej zajmuje skórę, układ kostno-stawowo-mięśniowy, naczynia krwionośne obwodowe, ale również serce, płuca, nerki, przewód pokarmowy. Jej przebieg kliniczny jest bardzo zróżnicowany. Nie mamy dokładnych danych epidemiologicznych dotyczących liczby zachorowań. Szacunkowe dane europejskie określają częstość jej występowania na od kilkudziesięciu do 200 przypadków na milion mieszkańców. Wydaje się, że twardzina występuje rzadziej w krajach południowej Europy, częściej zaś na jej północnych obszarach. Według szacunków w Polsce choruje 2,5-3 tysiące osób. Twardzina układowa występuje zdecydowanie częściej u kobiet niż u mężczyzn, nawet 7-8 razy częściej. Zwykle zapadają na nią kobiety międzya 50. rokiem życia. Zdarzają się zachorowania również wcześniej, nawet w wieku dziecięcym, jednak to naprawdę wyjątkowe. Twardzina jest chorobą przewlekłą i niestety nieuleczalną, zatem towarzyszy pacjentowi przez całe życie.
Jaka jest przyczyna tego, że częściej chorują kobiety? Powodem są hormony?
Tego jeszcze dokładnie nie wiemy. Fakt, że choroba pojawia się najczęściej u kobiet w okresie dojrzałości płciowej wydaje się przemawiać za wpływem hormonów, ale z pewnością nie jest to jedyny czynnik odpowiedzialny
za jej rozwój. Nie znamy przyczyn wystąpienia twardziny, podobnie jak innych chorób autoimmunologicznych. Niestety, nie potrafimy zatem zapobiec jej wystąpieniu czy zmniejszyć ryzyko zachorowania.
Czy inne choroby autoimmunologiczne, np. choroba Hashimoto czy reumatoidalne zapalenie stawów, są czynnikami ryzyka zachorowania na twardzinę?
Tak, dotyczy to wszystkich chorób autoimmunologicznych. Osoby, które cierpią na chorobę wynikającą z autoagresji albo w ich rodzinach takie choroby występują, mają większe ryzyko pojawienia się innej choroby autoimmunologicznej, w tym twardziny układowej.
Jakie są wczesne objawy, na które powinno się zwrócić uwagę?
Objawem, który występuje u zdecydowanej większości pacjentów cierpiących na twardzinę, od początku choroby jest objaw Raynauda. Polega on na tym, że pod wpływem zimna i/lub stresu występuje okresowe zblednięcie, zasinienie, a następnie zaczerwienienie skóry palców rąk i/lub stóp. To wynik gwałtownego skurczu, a następnie rozkurczu małych tętniczek w palcach rąk i stóp. Nie u wszystkich chorych można zauważyć wszystkie 3 fazy, u niektórych dominuje jedna z ww. wymienionych faz, to jest blednięcie lub sinienie. Zwykle można zauważyć wyraźną linię oddzielającą skórę o prawidłowym zabarwieniu od obszaru, na którym występuje objaw Raynauda. Nie jest on jednak swoisty dla twardziny. To znaczy: nie każda osoba z objawem Raynauda będzie miała twardzinę układową, jednak prawie każdy chory cierpiący na twardzinę układową ma objaw Raynauda. Dlatego pacjentów, u których taki objaw wystąpi, należy oceniać właśnie pod tym kątem czy nie jest to początek twardziny układowej albo innej choroby tkanki łącznej. U niektórych chorych objaw Raynauda może znacznie, nawet na kilka ? kilkanaście lat, wyprzedzać pozostałe objawy twardziny układowej, u innych pojawia się jednocześnie z nimi. Inne wczesne objawy twardziny układowej to zmiany skórne, obrzęki palców rąk oraz pogrubienie skóry palców i/lub owrzodzenia opuszek palców.
Od czego zależy szybkość postępu choroby i dlaczego u pewnych osób twardzina dotyczy tylko skóry, a u niektórych obejmuje również inne narządy?
Przebieg kliniczny twardziny układowej jest bardzo zróżnicowany. Wyróżniamy dwie postacie choroby: ograniczoną i uogólnioną. Kryterium podziału stanowi zakres zmian skórnych, które są jednymi z najbardziej charakterystycznych i najbardziej widocznych objawów twardziny układowej. Zmiany skórne zaczynają się od odcinków dystalnych ciała, czyli końców palców rąk, stóp, od twarzy. Mogą zajmować różne obszary, szerząc się proksymalnie na tułów. Jeśli nie przekraczają linii łokci czy kolan, czyli dotyczą tylko odcinków dystalnych, mówimy o postaci ograniczonej twardziny układowej. Jeśli zaś obejmują większe obszary, jak uda, ramiona, klatka piersiowa czy brzuch, wówczas mówimy o postaci uogólnionej. Takie jest kryterium podziału, jednak różnice kliniczne są znacznie głębsze. Postać ograniczona twardziny ma stosunkowo łagodny przebieg, objawy rozwijają się powoli. Ryzyko pojawienia się groźnych powikłań ze strony narządów wewnętrznych jest mniejsze, co ma decydujące znaczenie dla długości życia pacjentów. Jeśli takie powikłania się rozwijają, to zwykle rzadziej i w późniejszym stadium choroby. Należy jednak zaznaczyć, że i w tej postaci choroby mogą wystąpić groźne dla życia powikłania, zwłaszcza ze strony płuc (śródmiąższowa choroba płuc czy tętnicze nadciśnienie płucne). W przypadku postaci uogólnionej przebieg choroby jest bardziej dynamiczny, a powikłania narządowe występują wcześniej i częściej. Często już w pierwszych miesiącach może dojść do zajęcia dużych powierzchni skóry, także narządów wewnętrznych, a to z kolei ma niekorzystny wpływ na rokowanie w zakresie przeżycia tych pacjentów.
Jak często występuje postać uogólniona choroby?
Dane są zróżnicowane. Przyjmuje się jednak, że ok. 30 proc. pacjentów cierpiących na twardzinę układową ma postać uogólnioną choroby. Nie wiemy, dlaczego u niektórych osób rozwija się postać ograniczona, a u innych uogólniona. Poznaliśmy jednak cały szereg czynników, które pozwalają już na wczesnym etapie choroby oszacować, czy u pacjenta rozwija się postać uogólniona, czy ograniczona oraz czy istnieje wysokie ryzyko powikłań narządowych. Są to jednak zawsze dane szacunkowe. Dlatego konieczna jest indywidualna ocena każdego chorego.
Jakie narządy wewnętrzne najczęściej atakuje twardzina?
Niestety, twardzina układowa może zaatakować większość narządów, szczególnie tych ważnych dla życia, jak płuca, serce, nerki, przewód pokarmowy.
Jakie są pierwsze objawy tego, że twardzina atakuje narządy wewnętrzne?
Wystąpienie objawów ze strony narządów wewnętrznych świadczy już o zaawansowanej chorobie. W przypadku płuc i serca, takimi objawami są przede wszystkim duszność oraz gorsza tolerancja wysiłku fizycznego. W przypadku choroby śródmiąższowej płuc ? a to jedna z postaci powikłań płucnych ? takim objawem może być też suchy kaszel. Gdy zajęte są nerki ? nagły wzrost ciśnienia tętniczego. Staramy się jednak wykrywać powikłania ze strony narządów wewnętrznych wcześniej, jeszcze przed wystąpieniem objawów klinicznych. Każdy chory jest oceniany pod kątem ryzyka pojawienia się powikłań narządowych, by odpowiednio wcześnie wdrożyć leczenie. To ważne, ponieważ o ile nie jesteśmy w stanie zapobiec wystąpieniu twardziny, o tyle możemy hamować rozwój powikłań.
Gdy twardzina atakuje narządy wewnętrzne, one ? jak wskazuje jej nazwa ? twardnieją, włóknieją. Jakie procesy grają kluczową rolę w mechanizmie rozwoju choroby?
Patogeneza twardziny nie jest do końca wyjaśniona. Podkreśla się rolę trzech procesów. Pierwszy to aktywacja układu immunologicznego: proces immunologiczno-zapalny. Drugi to uszkodzenie naczyń krwionośnych, zwłaszcza naczyń włosowatych, co powoduje niedokrwienie tkanek. Trzeci proces, najbardziej charakterystyczny dla choroby, to nadmierne włóknienie, odkładanie się tkanki łącznej: w skórze, narządach wewnętrznych. Proces włóknienia jest uważany za najbardziej charakterystyczny dla twardziny. To proces nieodwracalnego uszkodzenia narządów wewnętrznych. Tych zmian nie da się już cofnąć.
Choroba skraca życie?
W przypadku pacjentów cierpiących na postać ograniczoną twardziny, średnia długość życia chorych nie różni się zbytnio od długości życia statystycznego Polaka. Wyjątkiem są chorzy, u których wystąpiły poważne powikłania ze strony płuc. Jeśli chodzi o postać uogólnioną, to przebieg choroby jest bardzo zróżnicowany klinicznie. Powodem wcześniejszych zgonów są często zmiany w płucach i/lub sercu. W skrajnych przypadkach istnieje nawet ryzyko zgonu w ciągu kilku lat trwania choroby. Jeśli jej przebieg jest agresywny, szybko dochodzi do zajęcia serca, płuc, nerek.
Jest szereg chorób, które mają podobny przebieg. Jak diagnozuje się twardzinę?
Rozpoznanie stawia się w oparciu o charakterystyczny obraz kliniczny. Pomocne mogą być kryteria klasyfikacyjne. Ich najnowsza wersja została opracowana w 2013 roku przez komitet Europejskiej Ligi Antyreumatycznej (EULAR ? European League Against Rheumatism) oraz Amerykańskie Kolegium Reumatologiczne (ACR ? American College of Rheumatology). Kryteria klasyfikacyjne obejmują szereg cech klinicznych i laboratoryjnych, m.in. obecność swoistych autoprzeciwciał czy zmian w kapilaroskopii. Tym cechom przypisano określone wartości punktowe. Jeśli u pacjenta występuje pewna liczba punktów ? 9 lub więcej ? możemy stwierdzić, że spełnia on kryteria klasyfikacyjne. To jest pomocne w codziennej diagnostyce. Jednak z drugiej strony to, że pacjent nie spełnia kryteriów klasyfikacyjnych, nie wyklucza wczesnego etapu rozwoju choroby. Musimy zawsze brać pod uwagę diagnostykę różnicową, czyli wykluczać inne, bardziej oczywiste przyczyny występowania objawów.
Czy z leczeniem choroby poradzi sobie reumatolog, czy pacjent powinien być pod opieką w specjalistycznym ośrodku?
Twardzina układowa jest z jednej strony chorobą rzadką, a z drugiej ? o bardzo zróżnicowanym przebiegu klinicznym i wysokim ryzyku zajęcia narządów wewnętrznych, co pociąga konieczność odpowiedniej diagnostyki oraz monitorowania zmian ze strony narządów wewnętrznych. Dlatego uważa się, że pacjent powinien znajdować się pod opieką specjalistycznego ośrodka zajmującego się terapią twardziny układowej. Zwłaszcza że ze względu na możliwość zajęcia narządów wewnętrznych potrzebne są różne konsultacje, np. gastrologa, pulmonologa, kardiologa czy nefrologa. Rola reumatologów jest jednak bardzo istotna w rozpoznawaniu twardziny układowej. Wczesna diagnoza jest niezwykle ważna, gdyż to jedyna szansa na pomoc. Rozpoczynając leczenie, możemy zapobiec progresji choroby. Wczesne rozpoznanie twardziny układowej, jej monitorowanie, a następnie kontrola pojawiających się powikłań narządowych to jedyny sposób pomocy pacjentowi.
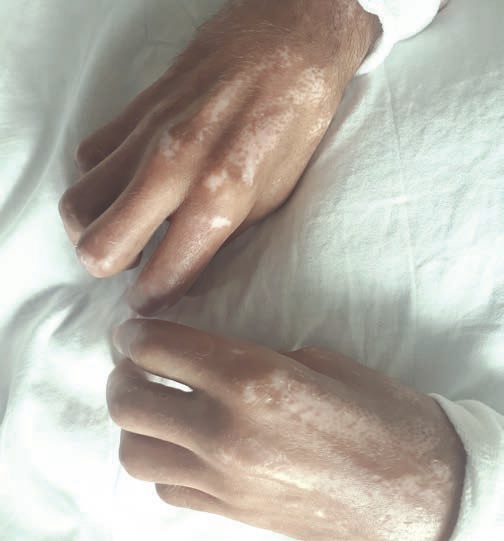
Jak można pomóc pacjentom z twardziną układową, by nie dochodziło do włóknienia takich ważnych dla życia narządów jak płuca, serce, nerki, czyli żeby chory jak najdłużej mógł żyć? Jakie są dostępne terapie?
Cały czas brakuje nam skutecznych metod leczenia przyczynowego, jednak w ciągu ostatnich kilkunastu lat pojawiły się pewne terapie, które pozwalają zapobiec progresji określonych powikłań. Przede wszystkim mamy już trzy leki, które w randomizowanych badaniach klinicznych wykazały się skutecznością, jeśli chodzi o hamowanie progresji śródmiąższowej choroby płuc. Śródmiąższowa choroba płuc w przebiegu twardziny układowej to bardzo poważne powikłanie. Rozwija się u dużej grupy pacjentów cierpiących na twardzinę, a rokowania tych pacjentów dotychczas były złe. Choroba śródmiąższowa płuc jest jedną z głównych przyczyn zgonów. U części pacjentów w przebiegu choroby dochodzi do rozwoju zaawansowanego włóknienia płuc. Spośród tych trzech leków dwa to dobrze znane leki immunosupresyjne, czyli cyklofosfamid i mykofenolan mofetylu. W ubiegłym miesiącu pojawiła się publikacja wskazująca, że progresję śródmiąższowej choroby płuc skutecznie hamuje również nintedanib. To innowacyjny lek z zupełnie innej grupy: antyfibrolityczny, przeciwwłóknieniowy. Hamuje on czynniki wzrostowe, dzięki czemu spowalnia bliznowacenie i włóknienie płuc. Spowalnia tempo zmian zachodzących w płucach. Mamy również szereg terapii hamujących progresję tętniczego nadciśnienia płucnego. Należą do nich inhibitory 5-fosfodiesterazy, antagoniści endoteliny, prostacyklina i jej analogi, a ostatnio również riociguat, będący agonistą cyklazy guanylowej, i selexipag ? agonista receptorów prostacykliny. Istnieją pewne przesłanki wskazujące na to, że leki immunosupresyjne mogą zmniejszać progresję albo nawet
poprawiać stan zmian skórnych. Określone grupy leków poprawiają również stan zmian w obwodowych naczyniach krwionośnych: zmniejszają nasilenie objawu Raynauda i poprawiają gojenie owrzodzeń palców u chorych. Tak więc mamy terapie swoiste narządowo: szereg leków, które okazują się w pewnym stopniu skuteczne w leczeniu określonych powikłań. Wydaje się, że niektóre leki biologiczne mogą być korzystne w leczeniu zmian skórnych czy w powikłaniach płucnych. Mamy jednak jeszcze za mało danych z badań klinicznych. To częsty problem chorób rzadkich, o zróżnicowanym przebiegu. Trudno przeprowadzić badania kliniczne, gdyż niełatwo jest zebrać odpowiednio liczebną grupę pacjentów z określonym fenotypem chorobowym. Jeszcze innym sposobem leczenia jest podawanie wysokich dawek leków immunosupresyjnych, a następnie przeszczepienie komórek macierzystych izolowanych z krwi. Jest to leczenie stosunkowo agresywne, ponieważ najpierw niszczy się szpik kostny pacjenta, a następnie podaje komórki macierzyste, z których odbudowuje się układ krwiotwórczy i immunologiczny. Mamy już wyniki trzech randomizowanych badań klinicznych, które wskazują, że to leczenie jest najskuteczniejsze z obecnie dostępnych. Jest ono jednak zarezerwowane dla pacjentów z najbardziej agresywnym przebiegiem choroby, wysokim ryzykiem zajęcia narządów wewnętrznych i zgonu w wyniku tych powikłań. To leczenie obarczone dużym ryzykiem działań ubocznych, z wczesnym zgonem w przebiegu leczenia włącznie. W Polsce są ośrodki, w których taka terapia jest prowadzona.
Jaki jest w Polsce dostęp pacjentów do leczenia?
Leczenie cyklofosfamidem i mykofenolanem mofetylu jest dostępne, to leki refundowane dla chorych na twardzinę. Jeśli chodzi o nintedanib, to dopiero niedawno pojawiła się pierwsza publikacja na temat jego skuteczności w leczeniu śródmiąższowej choroby płuc występującej w przebiegu twardziny układowej. Mamy nadzieję, że ten lek zostanie zarejestrowany i będzie objęty refundacją w Polsce w najbliższej przyszłości. Jeśli chodzi o terapie stosowane w tętniczym nadciśnieniu płucnym, to są one dostępne w ramach programów lekowych, a niektóre, ze względu na pojawienie się odpowiedników generycznych, również w leczeniu ambulatoryjnym.
Czy w ostatnich latach widać jednak poprawę, jeśli chodzi o leczenie?
Tak, również ze względu na to, że wcześniej diagnozujemy pacjentów, wcześniej rozpoznajemy powikłania narządowe i rozpoczynamy leczenie. Poprawia się dostępność metod diagnostycznych oraz sposobów monitorowania chorych. Dane z piśmiennictwa wskazują, że przeżycie pacjentów staje się coraz dłuższe. Nie wykluczamy, że w przyszłości twardzina układowa, którą dziś określamy jako jedną chorobę, okaże się grupą schorzeń bardziej zróżnicowanych. Dane z badań naukowych potwierdzają, że istnieje nie tylko zróżnicowanie kliniczne, ale też molekularne pomiędzy chorymi na twardzinę układową. Badania ekspresji genów w skórze u chorych z postacią uogólnioną wykazały, że istnieją co najmniej trzy typy molekularne: są pacjenci, u których dominuje ekspresja genów związanych z procesami zapalnymi, u innych dominuje ekspresja genów związanych z włóknieniem. U jeszcze innych nie ma istotnych różnic w ekspresji genów. Ekspresja genów nie jest związana z czasem trwania choroby, wydaje się, że jest to pewien typ molekularny twardziny układowej. Tym zróżnicowaniem molekularnym próbujemy tłumaczyć różną odpowiedź na leczenie u pacjentów. Niewykluczone, że będzie to miało wpływ na podejmowanie decyzji terapeutycznych. Być może w przyszłości, gdy będziemy dysponować większym spektrum leków, będziemy w stanie dobierać pacjentom terapie w zależności od czynników predykcyjnych na poziomie molekularnym.
Twardzina czeka jeszcze na wiele odkryć, zarówno jeśli chodzi o przyczyny choroby, jak i jej leczenie?
Zdecydowanie tak. Jednak w ciągu ostatnich 20 lat widać ogromny postęp w diagnostyce, monitorowaniu pacjenta, leczeniu oraz w ocenie jego skuteczności. Toczy się wiele badań nad twardziną układową. Przekłada się to na konkretne informacje dotyczące diagnostyki, monitorowania i leczenia chorych, a przede wszystkim na ich rokowanie.
Rozmawiała Katarzyna Pinkosz





