Z PROF. DR. HAB. N. MED. PIOTREM HOFFMANEM, KIEROWNIKIEM
KLINIKI WAD WRODZONYCH SERCA INSTYTUTU KARDIOLOGII W WARSZAWIE, ROZMAWIAJĄ KATARZYNA PINKOSZ I PAWEŁ KRUŚ.
Jak wiele dzieci rodzi się z sercem jednokomorowym? Jak duży jest to problem medyczny?
To ok. 7-8 proc. wrodzonych wad serca. Pod pojęciem ?serca jednokomorowego? kryje się jednak bardzo szerokie spektrum wad. Ja skupię się na znaczeniu czynnościowym, czyli sytuacji, kiedy jest jedna, dominująca morfologicznie i czynnościowo komora serca, a wady nie można skorygować do postaci dwukomorowej. Leczenie zabiegowe polega na połączeniu żył systemowych bezpośrednio z tętnicami płucnymi z pominięciem podpłucnych jam serca (zabieg sposobem Fontana, który ma kilka modyfikacji). Kardiochirurdzy dziecięcy wykonują ok. 150 zabiegów u pacjentów z taką wadą w Polsce. Polska i Stany Zjednoczone są krajami, gdzie takich zabiegów wykonuje się najwięcej; w innych krajach te dzieci są zwykle poddawane terminacji w okresie ciąży.
Serca nie można w 100 procentach naprawić; co jednak zyskują dzieci po operacji?
Po korekcji do tkanek transportowana jest krew o wyższym utlenowaniu. Dzieci mają szansę żyć, jednak serce nie pracuje prawidłowo. Krew spływa z narządów od razu do tętnic płucnych ? nie ma komory, która nadawałaby przepływowi płucnemu pewną energię i pulsację. Parametry hemodynamiczne są więc nieprawidłowe. Za mały jest rzut serca i jej rezerwa, w związku z czym wydolność fizyczna dzieci jest mniejsza. Podczas wysiłku fizycznego zwiększenie pracy serca jest bardzo ograniczone. Pracuje ono niesprawnie. Prowadzi to do rozwinięcia się różnego rodzaju dysfunkcji w innych narządach.
Jakie są te najpoważniejsze?
Z powodu zmniejszonego przepływu krwi wynikającego z pogorszonej funkcji serca może dojść do zastoju krwi w wątrobie. Prowadzi to do zakłócenia jej pracy i marskości. Dlatego musimy monitorować czynność wątroby. Długotrwałe jej uszkodzenie może spowodować rozwój nowotworu i konieczność wykonania przeszczepienia, w tym wypadku dwunarządowego, czyli także serca. Innym problemem jest enteropatia wysiękowa, czyli ucieczka białka z organizmu, głównie na skutek zaburzeń przepływu limfy. Pacjenci mają niskie stężenie białka, cierpią z powodu biegunek. Pojawiają się problemy gastroenterologiczne. Niski poziom białka powoduje, że nie ma nośnika wielu ważnych substancji w organizmie, obniża się ciśnienie onkotyczne krwi. Białko może też uciekać przez oskrzela, dochodzi wówczas do tzw. plastycznego zapalenia oskrzeli. Dziecko się dusi ? podobnie jak w mukowiscydozie. Na szczęście to bardzo rzadkie powikłanie.
Kolejny problem: po to, żeby wykonać ostateczną operację, wcześniej wykonuje się 2-3 zabiegi poprzedzające; w efekcie mamy serce pokrojone i zszywane. Każde pokrojenie i zszycie oznacza bliznę, co predysponuje do pojawienia się arytmii, którą trudno leczyć. Istnieją charakterystyczne arytmie dla tego typu zabiegu, które powodują, że serce bije bardzo szybko. Po operacji serca jednokomorowego bardzo ważna jest synchronizacja skurczu przedsionka i komór. Jeśli pojawiają się charakterystyczne dla późnego okresu po korekcji tej wady przedsionkowe zaburzenia rytmu, to traci się synchronizację pracy jam serca, co powoduje, że obniża się objętość wyrzutowa serca. Konieczne jest wykonanie bardzo trudnych zabiegów elektrofizjologicznych.
Pacjenci mają niewydolność serca o różnym stopniu zaawansowania. O ile jednak wiemy, jak leczyć niewydolność serca po zawale czy zapaleniu mięśnia sercowego, to w tym przypadku nie ma żadnych wytycznych popartych badaniami klinicznymi. Działamy, jak nam podpowiada nasza wiedza anatomiczna, patofizjologiczna, farmakologiczna, jednak nigdy nie wiemy, czy postępujemy słusznie. Model uszkodzenia czynności serca jednokomorowego jest różny. Czasami jest on związany z zaburzeniem skurczu serca, a czasami z zaburzeniem czynności rozkurczowej. Do tego jeszcze mogą dochodzić zaburzenia krzepnięcia, które najczęściej przejawiają się skazą krwotoczną, oraz problemy nefrologiczne.
Dzieci rosną i z opieki pediatrycznej przechodzą pod opiekę kardiologów zajmujących się dorosłymi. Czy ta opieka w Polsce jest właściwa?
Wśród kardiologów zajmujących się leczeniem dorosłych nie jest wiedzą powszechną, co to jest serce jednokomorowe, jakie są sposoby leczenia i jego następstwa np. w postaci zaburzeń rytmu serca. W związku z tym pojawia się bardzo duży problem z opieką nad tymi pacjentami. W Instytucie Kardiologii mamy pod opieką ok. 70 pacjentów, to osoby w wieku ok. 30 lat. Najstarszy pacjent, którego badałem, ma 40 lat. Trzeba bardzo dobrze rozumieć problemy kardiologiczne tej grupy pacjentów. W kardiologii dorosłych są wytyczne oparte na wynikach badań randomizowanych lub konsensusie ekspertów; w przypadku osób z sercem jednokomorowym takich badań nie można przeprowadzić.
Trzeba rozumieć patofizjologię po korekcji serca jednokomorowego, być wnikliwym klinicystą, mieć dostęp do bardzo dobrej diagnostyki. Ważna jest też możliwość konsultowania pacjentów tak często, jak wymaga tego sytuacja, a nie wtedy, kiedy jest dla nich miejsce w kolejce.
70 osób jest pod opieką Instytutu Kardiologii. A ilu pacjentów jest w całej Polsce?
Nie mam dokładnych danych, ponieważ nie ma rejestru dorosłych z sercem jednokomorowym. Sądzę, że ok. dwustu.
Powinny powstać ośrodki, które zajmują się leczeniem dorosłych z jednokomorową wadą serca? Instytut Kardiologii jest takim ośrodkiem?
W Instytucie Kardiologii zajmujemy tą grupą dorosłych, a także z innymi wrodzonymi wadami serca, ponieważ uważamy, że to nasza misja. Mamy duże doświadczenie, w opiece pomagają nam kardiochirurdzy Instytutu Kardiologii, którzy są jedyną grupą w Polsce operującą wrodzone wady serca dorosłych, także złożone czy wcześniej operowane i wymagające powtórnej korekcji. W 2018 roku wykonali 74 takie trudne operacje. W Polsce powinny powstać 3-4 ośrodki przeznaczone dla tych chorych. Mamy pod opieką 70 pacjentów po korekcji serca jednokomorowego, jednak wielu chorych nie doczekało w kolejce na naszą opiekę. To nie jest duża grupa i trzeba ich dostrzec. Myślę, że serce jednokomorowe i związane z nim problemy należałoby potraktować jako chorobę rzadką.
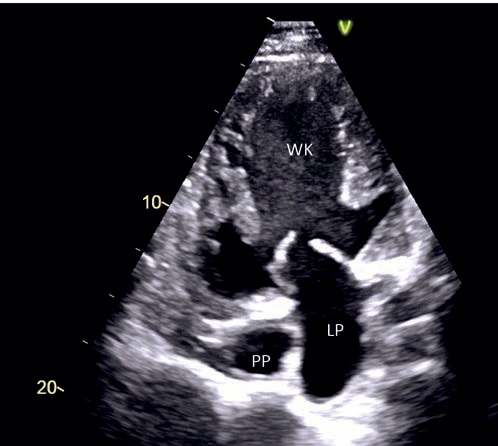
WK ? wspólna komora
LP ? lewy przedsionek
PP ? prawy przedsionek
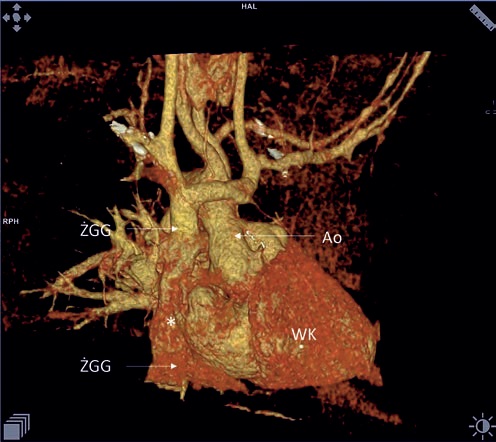
total cavopulmonary connection (TCPC)
ŻGG ? żyła główna górna
ŻGD ? żyła główna dolna
Ao ? aorta
WK ? wspólna komora
zespolenie żył głównych
Ze zbiorów dr hab. med. Ilony Michałowskiej
Osoby dorosłe z sercem jednokomorowym powinny mieć zapewnioną kompleksową opiekę?
Oczywiście, że tak. To jest chory, który nierzadko wymaga reoperacji i zabiegów przezskórnych, na przykład gdy wytworzą się nieprawidłowe anastomozy między krążeniem systemowym i płucnym. Serce rośnie, pracuje w nieprawidłowych warunkach; przy innym niż fizjologicznym rozkładzie ciśnień w sercu. Ciśnienie w żyłach głównych musi być wyższe niż u zdrowych osób, ale też nie może być za wysokie, ponieważ mielibyśmy do czynienia z nadmiernym zastojem krwi w narządach jamy brzusznej. Trzeba tym odpowiednio sterować za pomocą farmakologii. Kolejna sprawa to nieuchronny na przestrzeni lat wzrost naczyniowego oporu płucnego. Na razie nie mamy na to specjalnego antidotum. Prowadzono różne badania z lekami, które zwykle są stosowane przez kardiologów w leczeniu tętniczego nadciśnienia płucnego. Mamy pewnego rodzaju doświadczenia w stosowaniu tych leków, nie mamy jednak pewności, czy na pewno jest to skuteczne postępowanie.
W pewnym momencie dochodzimy jednak do sytuacji, kiedy poza przeszczepieniem serca nie możemy już nic zrobić. A u takiego pacjenta jest ono znacznie trudniejsze, ze względu na wcześniejsze zabiegi (ma więc zrosty), wielokrotnie miał podawaną krew, zatem ma zmieniony układ odpornościowy. Jest po wielokrotnych cewnikowaniach w wieku dziecięcym, w związku z czym ma zarośnięte bądź bardzo zwężone żyły obwodowe. To chory, który wymaga ogromnej wiedzy lekarza, ale też ogromnych nakładów finansowych. Po przeszczepieniu serca, które było przeprowadzone w Instytucie Kardiologii u chorego po operacji serca jednokomorowego, musieliśmy zużyć zapas albumin przewidziany dla Instytutu na 3 lata! Bardzo się cieszę, że zabieg się udał, widuję tego pacjenta często w mediach. To ogromne wsparcie dla innych chorych, którzy widzą, że jest możliwy pozytywny scenariusz. Jednak takie przeszczepienie wymaga współpracy wielu klinik i dużych nakładów finansowych. Polscy kardiolodzy i kardiochirurdzy są liderami na świecie, jeśli chodzi o tego typu operacje. Są na dobrej drodze. Panu profesorowi Mariuszowi Kuśmierczykowi, który kontynuuje dzieło profesora Jacka Różańskiego, udało się stworzyć odpowiedni zespół. Przeszczepienie serca u osób z wrodzoną wadą serca jest trudniejsze. Ważne jest też to, by wykonanie tego zabiegu było konieczne jak najpóźniej, jednak na to cały system musi pracować od początku, od kiedy pacjent znajdzie się u odpowiednio przygotowanego kardiologa. Tworzenie takiego systemu należy zacząć od tego, że pacjent, który wychodzi spod opieki kardiologów dziecięcych, musi wiedzieć, gdzie się zgłosić do kardiologa dla dorosłych. Takich pacjentów trzeba traktować nieco inaczej. To są chorzy od zawsze, wizyty u lekarzy są istotną częścią ich życia ? szpital jest dla nich drugim domem. To są dzieci, w które od urodzenia system ochrony zdrowia musi dużo inwestować: jeżeli Jurek Owsiak zbiera na sprzęt, to bardzo często właśnie dla tych dzieci. I nie może być sytuacji, że gdy stają się one dorosłymi, to przestajemy się nimi zajmować. Decydenci powinni przyjąć założenie, że mamy nową chorobę rzadką: pacjent po operacji serca jednokomorowego. Bo serce jednokomorowe to specjalne wyzwanie w kardiologii dorosłych z wrodzoną wadą serca. Uważam, że trzeba stworzyć program terapeutyczny dla osób z sercem jednokomorowym. Moim zdaniem, taki program jest do ułożenia w ciągu kilku miesięcy. To nie jest trudne, trzeba to po prostu zrobić i odpowiednio wycenić. Mówię o najtrudniejszych przypadkach. Nie można jednak zapomnieć, że mamy też takie osoby z sercem jednokomorowym, które całkiem dobrze funkcjonują. Niektóre kobiety rodzą dzieci. Oczywiście wcześniej je badamy, czy nie ma przeciwwskazań do ciąży, jednak często one chcą podjąć takie ryzyko. Są również pacjenci, którzy chętnie ćwiczą rekreacyjnie. To osoby, które w swojej witalności nie przystają do tego, co im oferuje zmieniona fizjologia. Jeden z naszych pacjentów ćwiczy krav magę, inny chodzi na siłownię i jest nieźle zbudowanym mężczyzną.
Chcą normalnie żyć?
Są tacy, którzy nas zadziwiają. Ich serce wydaje się takie ułomne, a jednocześnie z jakiegoś powodu zapewnia komfort życia. To jest też kwestia sfery mentalnej, która pomaga pokonać pewne ograniczenia. Pamiętam pacjenta, urodzonego w latach 70., którego mamie powiedziano, że przeżycie 10-letnie będzie cudem. Oczywiście, żaden lekarz nie powinien tak mówić, jednak, abstrahując od tego: do mnie ten pacjent przyszedł, gdy miał kilkanaście lat. Nie był korygowany, miał jedynie zrobione połączenia aorty z krążeniem płucnym, co pozwalało lepiej utlenić krew. Nic więcej nie można było zrobić. Miał bardzo dużo następstw nieprawidłowego krążenia. Zmarł niedawno w wieku 42 lat.
Jak przeżył swoje życie?
W taki sposób, że wstyd przy nim było czymkolwiek się martwić! Był w pozytywy sposób pogodzony z rzeczywistością. Miał bardzo duże ograniczenie wydolności fizycznej, a jednak skończył szkołę, założył firmę, miał rodzinę, dzieci, podróżował. Uczył nas wszystkich umiejętności pokonywania trudności, które dla zdrowych wydają się powodem stałych utrapień. Opowiadam o nim innym pacjentom. Nie dlatego, że nie doceniam ich cierpienia, tylko żeby pokazać pozytywne scenariusze, kiedy może się wydawać, że wszystko legło w gruzach. Oczywiście są też pacjenci bardzo stłamszeni chorobą. Bardzo ważna jest tu rola rodziny ? wiele matek w fantastyczny sposób wspiera swoje dzieci, właściwie poświęcają im swoje życie. Potrafią trzymać i prowadzić za rękę, ale w taki sposób, że dzieci tego nie odczuwają. Pozwalają na samodzielność, ale zawsze są w pobliżu.





