W tym roku kończy się obecna edycja Narodowego Programu Leczenia Chorych na Hemofilię
i Pokrewne Skazy Krwotoczne na lata 2019-2023. Pacjenci niepokoją się nie tylko zbliżającym się końcem Programu, ale także wprowadzoną ostatnio zmianą źródła jego finansowania; dużą niewiadomą jest, jaki efekt w praktyce przyniesie ona chorym. Mimo zapewnień Ministerstwa Zdrowia wiele kwestii pozostaje w sferze domysłów, co budzi niepewność i obawy o zachowanie ciągłości leczenia.
Hemofilia jest chorobą, która dobrze poddaje się leczeniu. Dla zdrowia, życia i bezpieczeństwa chorych najistotniejsza jest ciągłość leczenia. Ważne, aby Narodowy Program Leczenia działał i był stale optymalizowany. Dzięki lekom i profilaktyce pacjenci mogą prowadzić normalne życie.
? Narodowy Program Leczenia Chorych na Hemofilię funkcjonuje bardzo dobrze, zapewnia chorym bezpieczeństwo, dostęp do leków w każdej placówce służby zdrowia w ilościach, które są adekwatne do potrzeb chorych na hemofilię. A trzeba pamiętać, że jest to choroba, w której zarówno przebieg krwawień, jak i reakcja organizmu na zastosowaną terapię nie są w pełni przewidywalne. Profil Narodowego Programu Leczenia Chorych na Hemofilię jest bardzo dobrze dostosowany do potrzeb leczenia skaz krwotocznych. Stanowi jego podstawę i w pełni odpowiada za sukces leczenia chorych na hemofilię w Polsce. Pacjenci mają dostęp do leków ratujących życie w każdej placówce służby zdrowia przez całą dobę, siedem dni w tygodniu, w ilościach w pełni adekwatnych do skutecznego leczenia. To właśnie daje poczucie bezpieczeństwa dzieciom i dorosłym z tą chorobą, a także ich rodzinom. Leki są dostępne również w placówkach, które nie są realizatorami Programu: umożliwia to leczenie w sytuacjach nagłych czy leczenie specjalistyczne ? mówi Bogdan Gajewski, prezes Polskiego Stowarzyszenia Chorych na Hemofilię. ? Główna obawa, jaką mamy obecnie, to kwestia kontynuacji i finansowania Programu ? dodaje. Otwarte pytania, jakie pojawiły się w związku ze zmianami w finansowaniu NLPH, dotyczą kwestii, jak Narodowy Program będzie finansowany w 2024 roku.
Leczenie hemofilii wymaga stabilnego dostępu do leków, ponieważ brak tych leków może oznaczać zagrożenie zdrowia i życia chorych na skazy krwotoczne.
? Od 2008 roku wszyscy pacjenci pediatryczni od 0 do 18. roku życia są włączeni do profilaktyki, czyli otrzymują profilaktycznie czynniki krzepnięcia. Od 2020 roku zmieniła się definicja profilaktyki: chodzi już nie tylko o systematyczne podawanie leków w celu zapobiegania krwawieniom, lecz także o to, aby mogli żyć aktywnie i mieć jakość życia porównywalną z jakością życia ludzi zdrowych. Obecnie wszystkie dzieci mają zapewnioną personalizację profilaktyki, co oznacza, że mają indywidualnie dobieraną dawkę czynnika krzepnięcia. Już kilka lat temu zostało stwierdzone naukowo, że jeżeli odstawimy u nastolatka regularne podawanie brakującego czynnika krzepnięcia, to w ciągu 12 miesięcy częstość krwawień do stawu wzrasta pięciokrotnie, a jeśli odstawimy czynnik na więcej niż 12 miesięcy, to liczba wylewów do stawów wzrasta prawie 24-krotnie. Profilaktyka nie chroni jednak w pełni przed krwawieniami, nie jest też ochroną w przypadku leczenia zabiegowego. W tym zakresie niezbędne jest funkcjonowanie Narodowego Programu Leczenia Chorych na Hemofilie i Pokrewne Skazy Krwotoczne. 0becny program pediatryczny służy tylko do leczenia profilaktycznego i obejmuje opieką wyłącznie chorych na hemofilię. Należy jednak pamiętać również o innych wrodzonych skazach krwotocznych; te są leczone w Programie Narodowym. Sukces leczenia chorych na hemofilię zawdzięczamy dobremu funkcjonowaniu obydwu programów ? podkreśla prof. Paweł Łaguna z Kliniki Onkologii, Hematologii Dziecięcej, Transplantologii Klinicznej i Pediatrii Uniwersyteckiego Centrum Klinicznego Warszawskiego Uniwersytetu Medycznego.
Polski program leczenia doceniany na świecie
Europejscy i światowi eksperci zajmujący się leczeniem skaz krwotocznych zwracają uwagę na pozytywne efekty realizacji Narodowego Programu Leczenia Chorych na Hemofilię i Pokrewne Skazy Krwotoczne w Polsce. Podkreślają też, jak dobrze polski system leczenia wypada na arenie europejskiej i światowej.
Cesar Garrido, prezes Światowej Federacji Hemofilii (WFH) zwraca jednak uwagę na fakt, że wszelkie zmiany w systemie leczenia hemofilii w Polsce, w tym m.in. ewentualna rezygnacja ze specjalnie wydzielonego na ten cel budżetu czy rezygnacja z przetargów centralnych, mogą łatwo doprowadzić do spadku ilości kupowanych czynników krzepnięcia. Mogą także doprowadzić do powstania nierówności w dostępie do leków w poszczególnych regionach Polski. Prezes Garrido podkreśla, że takie pogorszenie jakości leczenia chorych na hemofilię w Polsce będzie oznaczać utratę środków zainwestowanych dotychczas w leczenie profilaktyczne dzieci i dorosłych, ponieważ u chorych zaczną pojawiać się wylewy znacząco ograniczające ich sprawność. W bardzo szybkim tempie dojdzie do degradacji stawów i rozwoju artropatii hemofilowej. Taka sytuacja skaże wiele osób na inwalidztwo, konieczność pobierania świadczeń rentowych.
Przewidywalny budżet i centralne zakupy leków
Rezygnacja z wyznaczonego budżetu i zmiany dotychczasowego systemu zakupu czynników krzepnięcia mogłoby pogorszyć dostęp do istniejących metod leczenia dla pacjentów i lekarzy, a jednocześnie pogorszyć efektywność ekonomiczną Programu, tak istotną dla płatnika ? zaznacza Declan Noone, prezes Europejskiego Konsorcjum Hemofilii (EHC). Przytacza przykłady krajów europejskich, jak Irlandia, Holandia, Rumunia. Irlandia może bardziej efektywnie wykorzystywać leki dzięki dostawom domowym czynników krzepnięcia. Holandia, która obecnie polega na systemie refundacyjnym, zamierza przyjąć rozwiązania centralnego zakupu leków, a także wyodrębnić budżet na leczenie chorych na hemofilię, a więc właśnie te rozwiązania, z których ? według obecnych planów ? zamierza się zrezygnować w Polsce. W Rumunii system refundacyjny doprowadził do wielkiego zróżnicowania w dostępie do leczenia w różnych regionach tego kraju. Niektórzy chorzy na hemofilię mają kłopoty z tym, żeby w ogóle uzyskać pomoc medyczną, ponieważ realizujące taką pomoc szpitale nie mają czynników krzepnięcia lub nie mają ich w ilości koniecznej do leczenia poważnych krwawień.
Eksperci są zgodni: ważnym aspektem leczenia chorych jest przewidywalny, stały budżet i centralne zakupy leków, co pozwala na prawidłowe zarządzanie opieką nad chorymi. Kluczowymi elementami systemu jest stworzenie i prowadzenie rejestru umożliwiającego prawidłowe wykorzystywanie środków, zarządzanie programem, monitorowanie stanu zdrowia pacjentów i prawidłowe interwencje w stanach nagłych. System leczenia hemofilii i skaz krwotocznych, który aktualnie działa w Polsce, sprawdza się i nie ma powodu, by go drastycznie zmieniać.
Eksperci dostrzegają też imponujący spadek cen i wzrost zapatrzenia chorych na hemofilię w leki, jaki zawdzięczamy przetargom centralnym oraz właściwej i wyważonej polityce Ministerstwa Zdrowia.
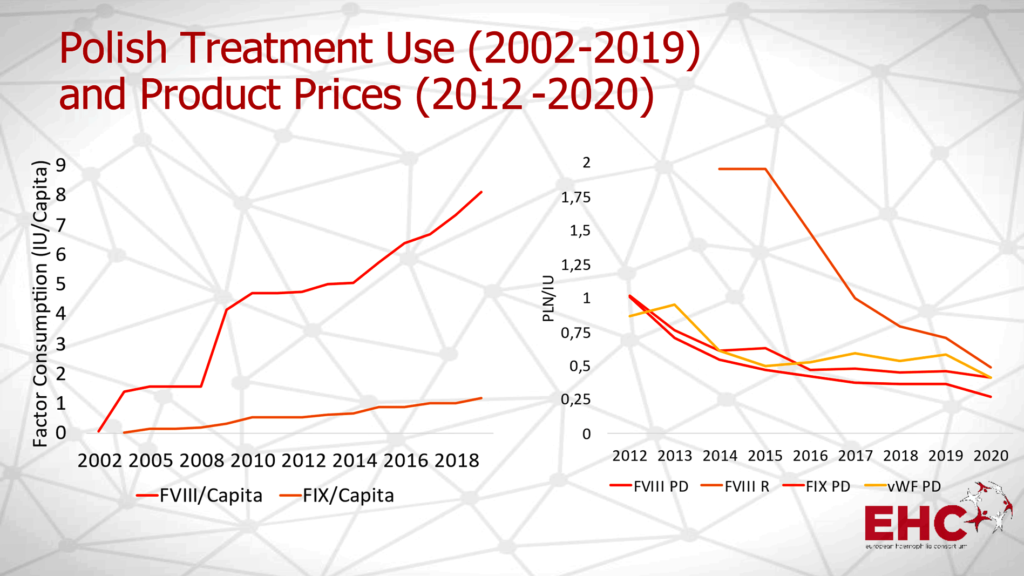
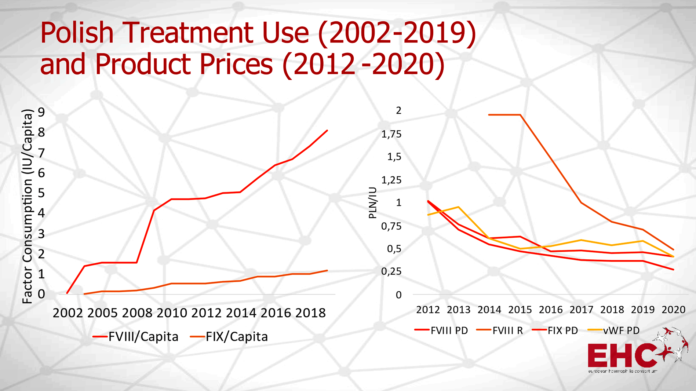
Lewy wykres przedstawia wzrost wartości wskaźnika zużycia czynników krzepnięcia (na głowę mieszkańca) w Polsce w latach 2002?2019 (FVIII = czynnik VIII, FIX = czynnik IX), prawy wykres pokazuje spadek cen poszczególnych czynników krzepnięcia w przetargach centralnych w Polsce w latach 2012?2020, w złotych za jednostkę (PD = osoczopochodny, R = rekombinowany, vWF = czynnik von Willebranda)