Nużeniec (Demodex) to kosmopolityczne roztocze z rodziny nużeńcowatych (Demodecidae), występujące u zwierząt i ludzi. Wykazują wysoką specyficzność gatunkową ? każdy gatunek zwierzęcia ma typowy dla siebie gatunek nużeńca i nie dochodzi do zakażeń międzygatunkowych.
U człowieka występują dwa gatunki nużeńca: Demodex folliculorum i Demodex brevis.
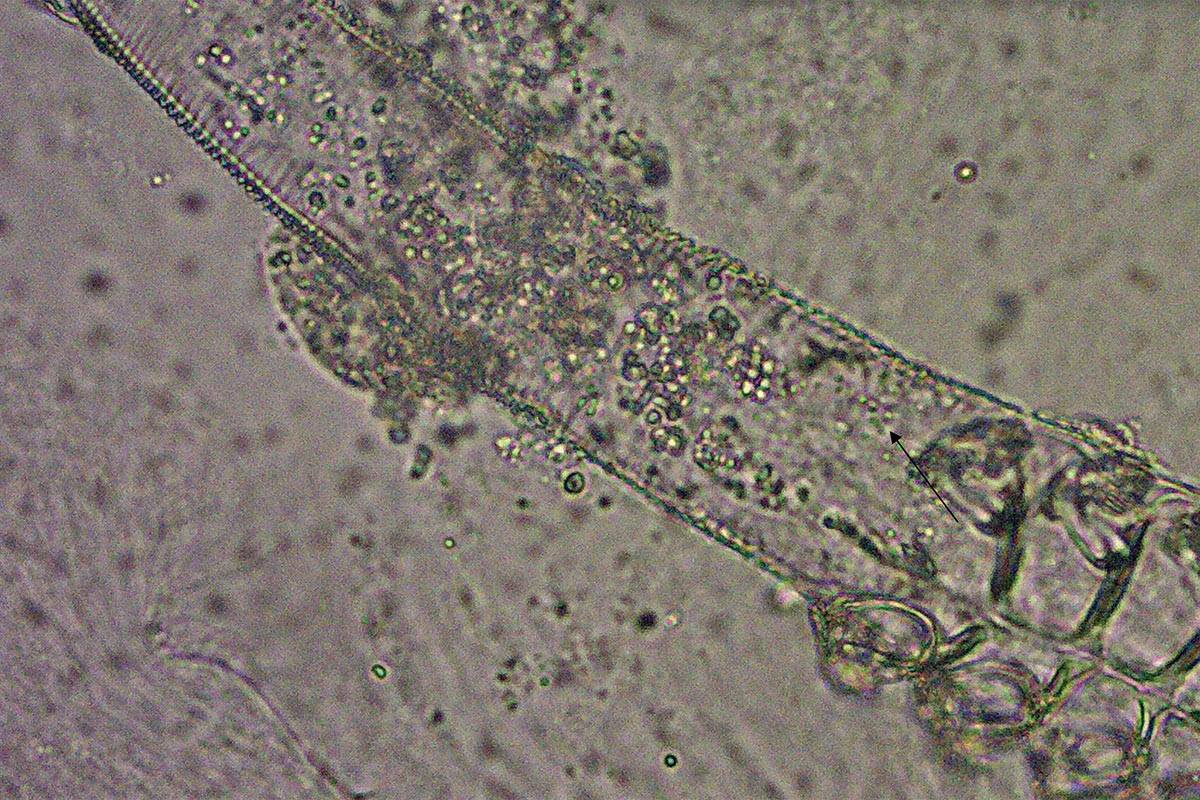
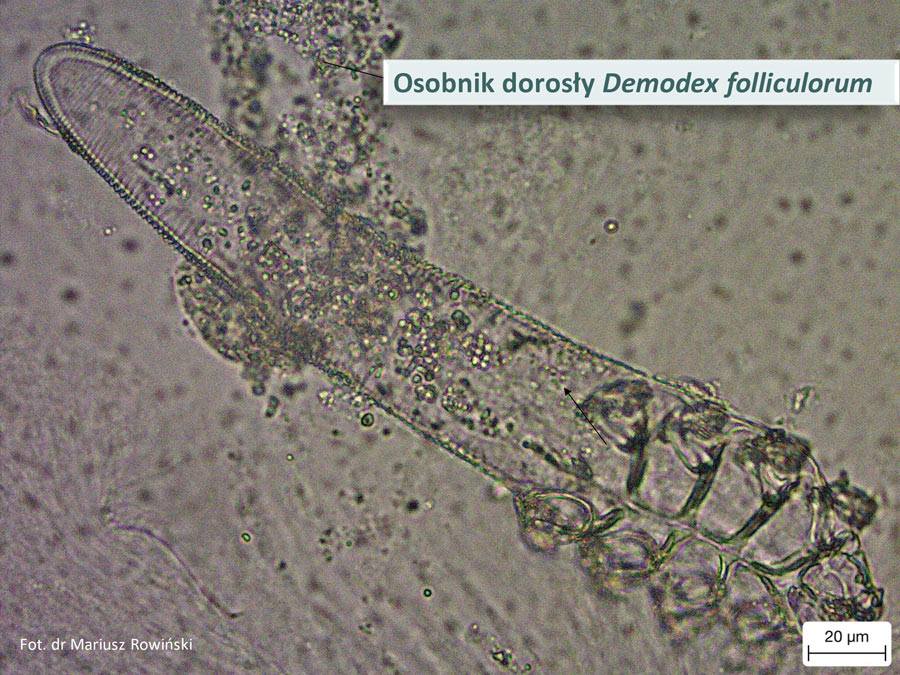
Demodex folliculorum dł. 300-380 ?m, szer. 40-45 ?m bytuje w mieszkach włosowych
Demodex brevis dł. 250-280 ?m, wewnątrz gruczołów łojowych w gruczołach Meiboma. Odżywiają się lipidami i łojem skórnym. Najliczniej umiejscawiają się w okolicy nosa, dookoła oczu, na czole, brodzie, w bruździe nosowo-wargowej, znacznie rzadziej na innych partiach ciała (np. dłoniach, stopach lub sutkach).
Nużeńce przenoszą się drogą kontaktową (mają ograniczone możliwości życia poza organizmem gospodarza) oraz prawdopodobnie za pośrednictwem kurzu, w którym mogą bytować jaja
Komensal czy pasożyt?
W zależności od statusu immunologicznego gospodarza (Cogen AL, et al. Skin microbiota: a source of disease or defence? Br J Dermatol 2008;158), wywołują chorobę zwaną nużycą lub demodekozą powodującą zmiany skórne (najczęściej trądzik, folliculitis), zmiany aparatu ochronnego (blepharitis, jęczmień /gradówka), powierzchni oka (zespół suchego oka, zapalenie spojówek i zmiany rogówkowe (czynnik ryzyka nawrotowego skrzydlika).
Zmiany patologiczne w demodekozie powiek są następstwem:
1. Zaczopowania mieszków włosowych i kanalików wyprowadzających z gruczołów łojowych, odczynowej hiperkeratynizacji i hiperplazji nabłonka.
2. Mechanicznego przenoszenia bakterii na powierzchni pasożyta (posiadają lipazę) oraz endobakterii (Bacillus oleronius).
3. B.oleronius stymulują odpowiedź immunologiczną, zwiększają proliferację, a tym samym liczbę limfocytów T, co przyczynia się do rozwoju zmian grudkowo-krostkowych.
4. Reakcji zapalnej żywiciela na obecność chityny.
5. Pobudzenia humoralnych odpowiedzi żywiciela i komórkowych reakcji immunologicznych pod wpływem roztoczy i ich wydalin.
Epidemiologia
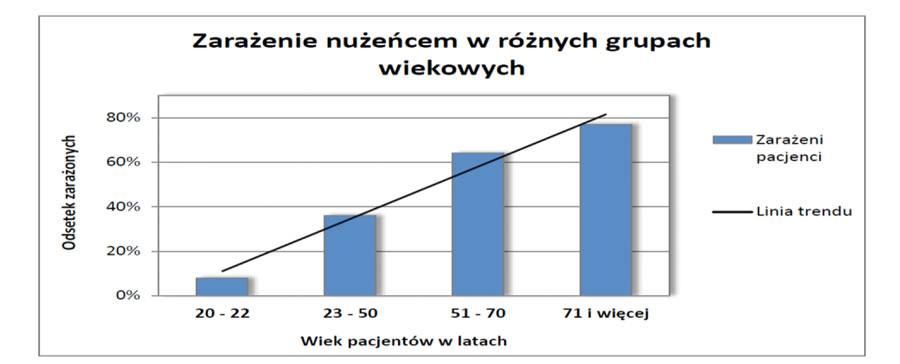
U noworodków brak nużeńców. U dzieci i młodzieży wykrywany niezwykle rzadko i dotyczy głownie stanów immunosupresji. Istnieje wyraźna korelacja pomiędzy występowaniem nużeńców, a wiekiem – znacznie częściej zarażenie nużeńcami stwierdza się u osób starszych.
Częstość zarażenia Demodex sp. jest odmienna w różnych populacjach:
Diagnostyka
Pobranie rzęs lub zeskrobin skóry (rzadziej biopsje skóry).
Ocena preparatu w mikroskopie (pow.10x – 400x): ilościowa, jakościowa (formy dojrzałości) ew. ruch (w przypadku świeżego preparatu).
Doniesienia o zastosowaniu mikroskopii konfokalnej w ocenie infestacji nużeńcem powiek: (Random M et al. In vivo confocal microscopy as a novel and reliable tool for the diagnosis of Demodex eyelid infestation, Br J Ophthalmol.2014 Sep 24).
Leczenie demodekozy ocznej
Terapia zależy od stanu klinicznego i konieczne jest podejście indywidualne. Celem nie jest całkowita eradykacja nużeńca, ale wyeliminowanie objawów choroby i przywrócenie prawidłowego stanu powiek i powierzchni oka.

(Nicholls SG, Oakley CL, Tan A, Vote BJ. Demodex species in human ocular disease: new clinicopathological aspects. Int Ophthalmol. 2016 May 9)
Leczenie demodekozy ocznej polega na bezwzględnym zachowaniu higieny brzegów powiek.
Stosuje się leki i substancje o potencjalnym działaniu przeciwnużeńcowym: permetrynę, żółtą maść rtęciową, maść siarkową, krotamiton, inhibitory esterazy cholinowej, metronidazol, iwermektynę, kwas azelainowy ? nie zawsze dostępne jako preparaty okulistyczne ? oraz olejki eteryczne: z drzewa herbacianego, szałwiowy i miętowy zawierające terpeny bójcze wobec Demodex sp. Wskazane jest leczenie wtórnych zakażeń bakteryjnych, innych.
Czas terapii, to z reguły kilka miesięcy (cykle).