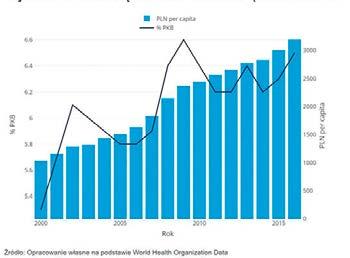
W ciągu ostatnich 16 lat, pomimo wzrostu nakładów na lecznictwo szpitalne, właściwie nie zmieniła się liczba świadczeń czy pacjentów objętych opieką szpitalną. Polska od lat zaniedbuje rozwój opieki nad osobami starszymi, ponadto wciąż mamy w naszym kraju niedobory kadry medycznej. Polskę wyróżnia na plus szeroki dostęp do podstawowej ochrony zdrowia, znakomite zaplecze naukowe i ogromny potencjał ludzki do rozwoju czy innowacji ? mówi Anna Kozieł, Starsza Specjalistka ds. Zdrowia w Globalnej Praktyce ds. Zdrowia, Odżywiania i Populacji Banku Światowego.
W jaki sposób, jakimi metodami, kryteriami kieruje się Bank Światowy, oceniając system ochrony zdrowia w poszczególnych krajach?
W Unii Europejskiej Bank Światowy zajmuje się przede wszystkim rozwiązywaniem konkretnych problemów, z którymi muszą sobie radzić poszczególne kraje. W naszych działaniach zawsze stajemy po stronie najsłabszego uczestnika systemu, dlatego jesteśmy za powszechnym dostępem do ochrony zdrowia i chcemy, aby była ona zarządzana w sposób racjonalny. W naszej pracy posiłkujemy się międzynarodowymi ekspertami, powszechnie dostępnymi danymi, a także krajowymi specjalistami, którzy najlepiej znają lokalne wyzwania.
Jak ? według oceny Banku Światowego ? wypada Polska na tle innych krajów?
Polscy obywatele nadal żyją krócej i krócej w zdrowiu niż np. nasi skandynawscy sąsiedzi. Wpływ na to ma oczywiście wiele czynników, często nie związanych bezpośrednio z ochroną zdrowia, jak wykształcenie, miejsce zamieszkania, palenie papierosów czy nadużywanie alkoholu, tryb pracy lub jakość żywności. Niemniej widać pewne bolączki polskiego systemu na tle Unii Europejskiej. Np. w ciągu ostatnich 16 lat, pomimo wzrostu nakładów na lecznictwo szpitalne, właściwie nie zmieniła się liczba świadczeń czy pacjentów objętych opieką szpitalną. Polska od lat zaniedbuje rozwój opieki nad osobami starszymi, ponadto wciąż mamy w naszym kraju niedobory kadry medycznej, nadal niewiele jest zawodów wspierających pracę medyków. Z kolei tym, co Polskę wyróżnia na plus, są: szeroki dostęp do podstawowej ochrony zdrowia, znakomite zaplecze naukowe i ogromny potencjał ludzki do rozwoju czy innowacji.
Czy mogłaby Pani wymienić przykładowo konkretne programy lub projekty wdrażane w Polsce, a monitorowane i oceniane przez Bank Światowy?
W ostatnim czasie nasza uwaga jest skupiona na wsparciu Polski w działaniach na rzecz organizacji opieki skoordynowanej w podstawowej opiece zdrowotnej (POZ). Opieka skoordynowana to procesy, które sprawdzają się w wielu krajach i sądzimy, że może ona przynieść znaczne korzyści dla pacjentów także w Polsce. Krótko mówiąc, polega ona na tym, że pacjent jest prowadzony przez system opieki za rękę przez koordynatora, co ma uprościć i przyspieszyć proces leczenia, a jednocześnie wykorzystać lepiej istniejące zasoby, dzięki np. nieduplikowaniu się wizyt lekarskich. Liczymy na to, że prowadzone dotychczas pilotaże w ramach reformy POZ Plus zdołają się upowszechnić. Pierwsze reakcje partnerów pilotażu są pozytywne i większość uczestników pilotażu jest zwolennikiem zmian, idących w kierunku większej koordynacji i wzmocnienia POZ.
WYDATKI NA OCHRONĘ ZDROWIA W POLSCE (LATA 2000-2016)
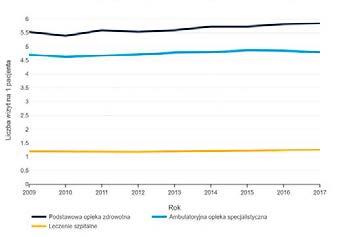
LICZBA WIZYT (POZ, AOS, SZPITAL) NA PACJENTA
Jakie prognozy dotyczące ochrony zdrowia ma dla naszego kraju Bank Światowy?
Problem, na który zwracamy szczególną uwagę, to starzenie się społeczeństwa, co będzie miało określone konsekwencje dla systemu ochrony zdrowia. Za 20 lat co trzeci Polak będzie miał ponad 65 lat. To oznacza, że Polacy będą coraz bardziej potrzebować opieki zdrowotnej, ale także pomocy w codziennych obowiązkach ? robieniu zakupów, sprzątaniu czy przygotowywaniu jedzenia. Dlatego jesteśmy zwolennikami systemowych rozwiązań na rzecz opieki długoterminowej, która opierałaby się na takich narzędziach jak opieka domowa, opieka zdalna, telemedycyna, opieka jednodniowa czy środowiskowa oraz koordynacja opieki pomiędzy systemem zdrowia i opieki społecznej, tak długo, jak się da. Opieka instytucjonalna jest zdecydowanie za mało rozwinięta. Prawie cała opiera się na wsparciu rodziny i bliskich. Jednocześnie wydatki prywatne na wsparcie opieki nad osobami starszymi to co najmniej kilkaset złotych miesięcznie. Tymczasem wydatki Polski na opiekę długoterminową wynoszą jedynie 3 proc. wszystkich wydatków na zdrowie. Czas najwyższy więc na strategiczną przebudowę i dofinansowanie tej części systemu.
Co, w ocenie Banku Światowego, zmieniło się w Polsce w ostatnich latach na lepsze? O niektórych plusach już Pani wspomniała.
Wydaje się, że zaczynamy dobrze identyfikować problemy, z którymi musimy się mierzyć. Decyzje oparte są na danych, analizach i wiedzy zdobywanej przez wysokoprofesjonalne zespoły NFZ, MZ czy innych instytucji zdrowotnych. W ostatnich latach nastąpiło w Polsce duże przyspieszenie w obszarze cyfryzacji, co pomogło Polakom w czasie pandemii (e-recepty, telemedycyna). Ponadto wyciągamy pewne wnioski w zakresie tego, jak powinno przeprowadzać się zmiany. Większy nacisk stawiany jest na sam proces zmian, stąd sukces pilotaży, w tym pilotażu POZ Plus. Tym, czego nie udało się jeszcze Polsce zreformować, jest szpitalnictwo czy wspomniana już opieka długoterminowa. Lecznictwo szpitalne odpowiada w największym stopniu za zwiększenie nakładów na zdrowie w ostatnich latach przy praktycznie niezmienionej liczbie przyjęć pacjentów i wykonanych świadczeń. Jednocześnie coraz więcej placówek ma problem z zatrudnieniem wykwalifikowanej kadry. Jakość opieki powinna być mierzona w wystandaryzowany i systematyczny sposób, tak żeby polscy pacjenci mogli świadomie korzystać z opieki medycznej. Już teraz widzimy migracje sporej części chorych szukających opieki szpitalnej nie w najbliższym sobie szpitalu powiatowym, ale w placówkach w miastach wojewódzkich. Oznacza to, że jakość jest istotną częścią opieki i należy wyposażyć pacjentów w wiedzę na ten temat. Rozmowa o reformie szpitali prowadzi także do wzmocnienia innych obszarów opieki zdrowotnej, np. opieki długoterminowej. Zapewnienie dostępności i jakości usług wymaga odpowiedniej infrastruktury i inwestycji. Rosnąca presja fiskalna na poziomie regionalnym będzie dodatkowym obciążeniem dla budżetu i samorządów odpowiedzialnych za politykę społeczną, w tym opiekę nad osobami starszymi.
Rozmawiała: Bożena Stasiak





